Zmiany skórne
Poniżej znajdziesz przegląd i krótki opis najważniejszych zmian skórnych. Otrzymasz informacje o poszczególnych zmianach skórnych i typowych objawach, w których się pojawiają. W każdej sekcji masz również możliwość odniesienia się do naszych głównych artykułów i uzyskania dalszych informacji.
Formy zmian skórnych
Wymienione poniżej zmiany skórne opisują terminy, które specjalista dermatolog używa do opisania zmian skórnych z medyczną precyzją.
Zmiany skórne
Zmiany skórne nazywane są zmianami skórnymi. Za pomocą tych wykwitów można opisać wszystkie choroby skóry.
Zmiany skórne można z grubsza podzielić na dwie grupy:
- Zmiany pierwotne to zmiany skórne bezpośrednio spowodowane chorobą skóry
- Wtórne fluorescencje Wtórne fluorescencje powstają w wyniku pierwotnej fluorescencji lub zewnętrznego uszkodzenia skóry
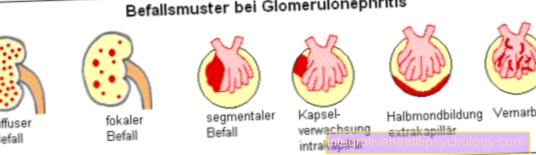
Ilustracja zmian skórnych
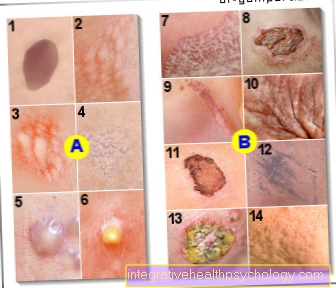
Zmiany skórne
Wykwity
A - Zmiany pierwotne
(Z powodu choroby skóry
powodowany)
- Macula (plamka)
- Grudka
(Grudka, guzek) <0,5 cm
Guzek (jak papula) 0,5 - 1 cm - Urtica (bąbel)
- Pęcherzyk
- Bulla (pęcherz)
- Pustula (krosta)
B - Zmiany wtórne
(Od A lub przez uszkodzenie
skóry) - Squama (skala)
- Crusta (Skórka)
- Cicatrix (blizna)
- Rhagade (pęknięcia, pęknięcia w kształcie szczeliny)
- Erozja
- Excoratio (wada do skóry właściwej)
- Wrzód (obrzęk)
- Atrofia (zanik tkanki)
Przegląd wszystkich zdjęć Dr-Gumperta można znaleźć pod adresem: ilustracje medyczne
Zmiany pierwotne
Oto przegląd podstawowych fluorescencji:
- Plamka, po angielsku plamka, to ograniczona, niewyczuwalna zmiana w skórze. Możesz więc zobaczyć granice tego miejsca, ale samo miejsce nie jest podniesione. Oznacza to, że możesz przejść przez zwykły plik Udar przez skórę nie czuję zmiany. Plamka ma ograniczone rozszerzenie do najwyższych warstw skóry.
- Papula, zwana również guzkiem lub grudką, jest niewielkim, ograniczonym wzniesieniem. Występują grudki w górnej, ale także w dolnych warstwach skóry. Grudki pojawiają się na przykład w trądziku.
- Guz lub węzeł to ograniczony wzrost substancji w skórze lub pod skórą. Są większe niż grudka.
- Urtica lub bąblowiec to rozmyta płaska wzniesienie.
- Pęcherzyk lub pęcherzyk to wypełniona płynem jama w górnej warstwie skóry, naskórku.
- Pęcherz, pęcherz, jest podobny do pęcherzyka, tylko większy. Te duże, wypełnione płynem bąbelki często składają się z małych bąbelków.
- Krosta to jałowy, żółtawy zbiór leukocytów (białych krwinek) w jamie w naskórku (górna warstwa skóry). Krosty występują na przykład w łuszczycy i trądziku.
Zmiany wtórne
Krótki przegląd wtórnych fluorescencji:
- Skala Squama charakteryzuje się zwiększoną kolekcją blaszek rogowych. Ten łupież występuje głównie w łuszczycy.
- Crusta, czyli skórka, to warstwa wysuszonej wydzieliny.
- Cicatrix, blizna, charakteryzuje się wygojeniem wcześniejszej wady. Blizna może być zanikowa (tj. Mniej tkanki niż poprzednio) lub przerostowa (ze zwiększonym rozrostem tkanki).
- Ragada lub szczelina to pęknięcie w kształcie szczeliny, które rozciąga się do skóry właściwej. Nazywa się je szczelinami na niez zrogowaciałych obszarach skóry / błony śluzowej. Często pojawiają się w kącikach ust.
- Erozja (otarcie) to powierzchowna wada, która goi się bez blizn.
- Excoratio to wada obejmująca skórę właściwą (dolną warstwę skóry). Niemniej jednak excoratio zwykle goi się bez blizny. Wada jest zatem głębsza niż w przypadku erozji.
- Wrzód lub obrzęk to głębsza wada, która pozostawia bliznę po wygojeniu.
- Atrofia to skurcz tkanki bez wcześniejszej wady.
- Krosta (krosta) może również pojawić się jako wtórna fluorescencja.
Klasyfikacja zmian skórnych
Poniżej znajduje się lista najczęstszych zmian skórnych z podziałem na:
- Zmiany skórne w starszym wieku
- Łagodne zmiany w skórze
- Zmiany skórki w różnych miejscach
- Zmiany skórne w cukrzycy
- Zmiany skórne po chemioterapii
Zmiany skórne wraz z wiekiem

Starzenie się skóry
Wraz z wiekiem skóra podlega wielu procesom przebudowy. Starzenie się skóry zaczyna się zauważalnie już w wieku 30 lat.
W zależności od tego, na jakie środowisko wpływa skóra, proces starzenia przebiega szybciej lub wolniej.
Przyspieszanie starzenia się skóry to m.in. Zużycie nikotyny, zwiększona ekspozycja na światło UV, a także częste narażenie na chemikalia i stres. Te czynniki zewnętrzne w połączeniu z czynnikami wewnętrznymi, takimi jak spowolniony metabolizm w starszym wieku i zmniejszona zdolność regeneracji, skóra starzeje się.
Szczegółowe informacje można znaleźć pod adresem: Starzenie się skóry
Fałdy skóry
Zawartość wody w skórze zmniejsza się wraz z procesem starzenia. Skóra staje się sucha i mniej napięta. Fakt, że bezpośrednio pod skórą jest mniej tłuszczu, prowadzi również do powstawania zmarszczek.
Skóra staje się cieńsza, mniej elastyczna i mniej ukrwiona. W rezultacie rany goją się gorzej niż u osób młodszych.
Ponadto zmienia się struktura gruczołów w okolicy skóry. Zmniejsza się wydzielanie potu i sebum. Prowadzi to również do zmniejszenia sprężystości skóry. Staje się bardziej podatny na pęknięcia, urazy i podrażnienia.
Dowiedz się więcej na ten temat tutaj: Fałdy skóry
Plamy starcze
Plamy starcze pojawiają się głównie na twarzy, przedramionach i grzbietach dłoni, a więc w miejscach szczególnie narażonych na promieniowanie UV.
Jest to niewielkie, jasnobrązowe, ostro rozgraniczone przebarwienie skóry spowodowane nagromadzeniem się tzw. Pigmentu starczego (Lipofuscyna) powstają. Pigment ten powstaje pod wpływem światła UV i zwykle jest usuwany z komórek skóry. Wraz z wiekiem ten mechanizm działa tylko w ograniczonym zakresie, tak że pigment starzenia pozostaje w skórze i powoduje typowe plamy. Są nieszkodliwe, ale w przypadku podejrzenia ich wystąpienia powinny zostać zbadane przez lekarza, ponieważ można je łatwo powiązać ze złośliwą zmianą skórną (Lentigo maligna) można pomylić.
Szczegółowe informacje znajdziesz tutaj: Plamy starcze - skąd się biorą i co pomaga?
Brodawki wieku
Brodawki starcze lub rogowacenie łojotokowe są najczęstszymi łagodnymi guzami skóry. Zwykle rozwijają się na plecach, ramionach i grzbiecie dłoni.
Ich wygląd jest bardzo zróżnicowany. Niektóre brodawki wiekowe są jasnobrązowe, inne prawie czarne. Przeważnie nie są większe niż 1 cm. Są ostro odgraniczone i zwykle rosną podniesione, tj. wykraczają poza normalny poziom skóry.
Nie trzeba usuwać brodawek wiekowych. W razie potrzeby np. jeśli brodawka znajduje się w niewygodnych miejscach, można ją usunąć laserem lub ostrą łyżką.
W niektórych przypadkach brodawki wiekowe można pomylić ze złośliwymi zmianami skórnymi. Ponieważ złośliwe choroby skóry występują również częściej w starszym wieku, wszystkie zmiany skórne powinny najpierw zostać zbadane przez lekarza.
Przeczytaj więcej na ten temat pod adresem: Brodawki wieku
Łagodne zmiany w skórze
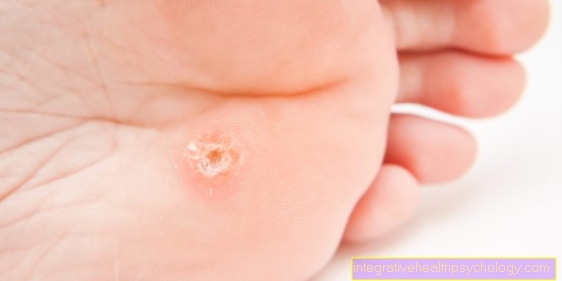
Pęcherze, modzele i odciski
Pęcherze, zrogowacenia i odciski pojawiają się, gdy występuje mechaniczne uszkodzenie skóry. Z jednej strony zwiększone tarcie i ciśnienie może prowadzić do oderwania się górnej warstwy skóry od dolnej, co prowadzi do powstania pęcherzy. Jednak skóra może również próbować dostosować się do nowej sytuacji, reagując zwiększonym tworzeniem się rogów. To tworzy modzele lub odciski.
Pęcherze, zrogowacenia i odciski są często spowodowane nowym butem lub niewłaściwym obuwiem, a także nieprawidłowym lub nadmiernym zużyciem skóry, co często występuje podczas uprawiania sportu.
Przeczytaj więcej na ten temat tutaj: Pęcherze, modzele i odciski
Brodawki
Brodawki są najczęściej wywoływane przez wirusy brodawczaka ludzkiego, które prowadzą do zwiększonego rogowacenia skóry. Najczęściej te wulgarne brodawki znajdują się na dłoniach i podeszwach stóp. Mogą pojawić się w każdym wieku i są przenoszone przez infekcję kontaktową lub rozmazową. W rezultacie często dotyka to kilku członków rodziny w tym samym czasie. Istnieją różne opcje leczenia, które są dla Ciebie najbardziej odpowiednie; najlepiej omówić to ze swoim dermatologiem.
Oprócz wulgarnych brodawek, które są zdecydowanie najczęstsze, istnieją brodawki dellarne, narządów płciowych, a nawet brodawki wieku.
Szczegółowe informacje można znaleźć pod adresem: Brodawki
Zaburzenia pigmentacji
Barwnik skóry, melanina, chroni głębsze warstwy skóry przed promieniowaniem UV. Zaburzenie pigmentacji może wynikać z faktu, że melanina jest wytwarzana mniej lub bardziej. Zaatakowane obszary skóry można odróżnić od zdrowej skóry, ponieważ wydaje się jaśniejsza lub ciemniejsza. Do najważniejszych i najczęstszych zaburzeń pigmentacyjnych należą piegi, plamy wątrobowe i brodawki starcze, które z reguły nie mają wartości chorobowej. Na przykład w przypadku plam wątrobowych ważne jest rozróżnienie między wrodzonymi a nabytymi plamami wątrobowymi, ponieważ wrodzone plamy wątrobowe mają zwiększony potencjał degeneracji. Zaburzenia pigmentacji występują również przy ostudzie, bielactwie lub albinizmie.
Szczegółowe informacje można znaleźć pod adresem: Zaburzenia pigmentacji
Żyły pająka
Pajączki to najmniejsza postać żylaków. Jednak pajączki są nieszkodliwe i nie trzeba ich usuwać. Jednak ze względów kosmetycznych pajączki można usunąć za pomocą różnych zabiegów i na życzenie pacjenta. Ponieważ jednak te interwencje zwykle nie są wskazane z medycznego punktu widzenia, kasy chorych nie pokrywają ich kosztów.
Chociaż pajączki same w sobie nie są niebezpieczne, mogą być pierwszym objawem choroby żył głębokich lub zastawek żylnych, dlatego wskazane jest obserwowanie przebiegu i, w razie potrzeby, wykonanie badania ultrasonograficznego.
Dowiedz się więcej na ten temat pod adresem: Żyły pająka - przyczyny i leczenie
Zmiany skórki w różnych miejscach
Zmiany skórne na twarzy
Zmiany skórne na twarzy mogą obejmować wiele różnych objawów i chorób. Najlepszym sposobem wyjaśnienia, która choroba lub przyczyna jest odpowiedzialna za rozwój zmiany skórnej, jest wizyta u dermatologa. Zwykle może to postawić podejrzaną diagnozę na podstawie spojrzenia na zmiany.
Zmiany skórne na twarzy można podzielić na różne grupy. Na przykład mogą one powstać z powodu infekcji. Zmiany skórne, które powstają w wyniku infekcji, często wykazują dalsze objawy, takie jak podwyższona temperatura. Wiele różnych bakterii i wirusów, a także grzybów, może powodować taką infekcję. Na przykład dobrze znana opryszczka to zmiana skórna związana z infekcją.
Podejrzewa się również, że niektóre grzyby są przyczyną powszechnego wyprysku łojotokowego skóry głowy i twarzy.
Ponieważ skóra twarzy zwykle nie jest zakryta ubraniem, jest tam silniejsza ekspozycja na promieniowanie UV niż reszta ciała. Zmiany, które mogą wystąpić z powodu promieniowania UV, obejmują oparzenia słoneczne, a także choroby złośliwe, takie jak rak skóry.
Zmiany skórne spowodowane działaniami niepożądanymi leków są stosunkowo rzadkie, ale całkiem możliwe. Jednak taka wysypka lekowa zwykle występuje na dużych obszarach i nie ogranicza się do skóry twarzy.
Ostatecznie alergie mogą być również przyczyną zmiany skórnej. Pewną rolę może tu odgrywać alergia na niektóre produkty pielęgnacyjne lub nadmierna reakcja organizmu na rzeczywiście nieszkodliwe substancje.
Szczegółowe informacje znajdziesz tutaj: Zmiany skórne na twarzy
Zmiany w skórze głowy
Zmiany w skórze głowy mogą mieć różne przyczyny. W większości przypadków zmiany skórne na skórze głowy to nieszkodliwe zjawiska, które są łatwe do wyleczenia. Jednak w rzadkich przypadkach może się zdarzyć, że za zmianami skórnymi stoi choroba złośliwa, które należy jak najszybciej zdiagnozować i leczyć.
Ponieważ skóra głowy znajduje się pod bezpośrednim kątem do słońca, a tym samym do szkodliwego promieniowania UV, często pojawiają się tutaj zmiany skórne. Oprócz oparzeń słonecznych obejmuje to również rozwój raka skóry. Dlatego też skórę głowy należy zawsze badać podczas badań przesiewowych w kierunku raka skóry, ponieważ w przeciwnym razie rak skóry często pozostaje niewykryty przez długi czas w tym momencie.
Ale łupież i tak zwane miażdżycy, łagodne narośle pod skórą, są częstymi zmianami skórnymi na głowie.
Ogólnie rzecz biorąc, jeśli zmiany skórne pojawiają się szybko i bez wyraźnego powodu, a także jeśli istniejące ślady na skórze szybko się zmieniają, w najlepszym przypadku należy skonsultować się z dermatologiem w celu wyjaśnienia.
Aby uzyskać więcej informacji na temat zmian na skórze głowy, zalecamy następujące artykuły:
- Pryszcze na skórze głowy
- czerwone plamy na skórze głowy
- Egzema na skórze głowy
- sucha skóra głowy
Zmiany skórne wokół piersi
Zmiany skórne, które pojawiają się na piersi lub pod nią, mogą mieć bardzo różne przyczyny.
Ogólnie rzecz biorąc, na klatce piersiowej mogą wystąpić wszelkie zmiany skórne, które pojawiają się również na skórze reszty ciała. Może to prowadzić do zmian wywołanych trądzikiem lub promieniowaniem UV, a także urazami i podrażnieniami, ale także z powodu groźnych chorób. Jednak w większości przypadków zmiany skórne są nieszkodliwe. Złośliwe choroby, które objawiają się jako zmiany w skórze na lub pod piersi, to przede wszystkim rak skóry i rak piersi.
Zmiany skórne, które zachodzą pod piersią, są głównie spowodowane suchą i podrażnioną skórą. Taka przyczyna jest szczególnie prawdopodobna, jeśli skóra pod klatką piersiową jest zaczerwieniona i bolesna w dotyku. Skórę pod piersią należy również regularnie sprawdzać pod kątem zmian skórnych, o czym często się pomija.
Zmiany w skórze piersi mogą również wskazywać na obecność raka piersi. W szczególności zmiany w brodawki, takie jak wciąganie i zmiana koloru, są sygnałem alarmowym, który należy pilnie wyjaśnić. Nawet jeśli z klatki piersiowej wydostaną się krwawe lub wyraźne wydzieliny, należy skonsultować się z lekarzem w celu wyjaśnienia. Dotyczy to również sytuacji, gdy podrażniona i zaczerwieniona skóra nie goi się przez długi czas lub inne zmiany skórne pojawiają się w krótkim czasie.
Jednak zmiany skórne na piersi rzadko występują we wczesnych stadiach raka piersi. Sensowne są regularne kontrole przeprowadzane przez lekarza ginekologa, który bada pierś pod kątem widocznych guzków jako wczesnego wskazania raka piersi.
Ogólnie rzecz biorąc, zmiany w skórze, które występują tylko na jednej piersi, są zauważalne i wymagają wyjaśnienia w każdym przypadku.
W przypadku wystąpienia zmian skórnych na piersi lub pod piersiami, zawsze należy skonsultować się z lekarzem. Dzięki temu można ustalić przyczynę zmiany skórnej i, jeśli to konieczne, wykluczyć groźną chorobę. W zależności od objawów można skonsultować się z lekarzem ogólnym, ginekologiem lub dermatologiem. Indywidualne rokowanie zmian skórnych, złośliwych lub łagodnych, z szybką diagnozą i związanym z tym wczesnym rozpoczęciem leczenia jest zawsze lepsze niż w przypadku późnej diagnozy, dlatego nie należy unikać wizyty u lekarza.
Badanie miejscowych zmian w skórze przeprowadza się zwykle poprzez pobranie próbki skóry. Więcej na ten temat można znaleźć: Biopsja skóry
Zmiany skórne na plecach
Zmiany na skórze pleców mogą mieć wiele przyczyn. Najczęstszą zmianą skórną w tym obszarze jest pospolity znamię lub pieprzyk. Mole mogą mieć bardzo różny rozmiar i kolor. Większość z nich jest obecna już po urodzeniu lub rozwija się w pierwszych miesiącach życia. W szczególności znamiona, które pojawiają się samoistnie, powiększają się lub zmieniają kolor i konsystencję, należy poddać ocenie medycznej. Mogą to być prekursory raka skóry.
Trądzik, prawdopodobnie najbardziej znana choroba skóry, objawia się licznymi zaczerwienionymi wypryskami ropnymi i krostami, które mogą wystąpić przede wszystkim na twarzy, dekolcie, ale także na plecach. Ponieważ skóra na plecach jest szczególnie jędrna i odporna, trądzik może być bardzo uparty, szczególnie tam.
Tłuszczaki mogą rozwinąć się w dowolnym miejscu podskórnej tkanki tłuszczowej. Często znajdują się w okolicy głowy i szyi, w okolicy ramion i pleców. Są to mniej lub bardziej twarde uchwyty miłosne, które można wyczuć pod skórą i nie mają wartości chorobowej. Występują zwykle w wieku od 50 do 70 lat. Tłuszczak można wyraźnie oddzielić od otaczającej tkanki. W większości przypadków tłuszczaki są tylko powierzchowne i rzadko sięgają głęboko.
Znacznie rzadziej niż łagodny tłuszczak jest złośliwy tłuszczakomięsak, który jednak zwykle powstaje niezależnie i nie powstaje z tłuszczaka.
Półpasiec to choroba wirusowa wywoływana przez wirus ospy wietrznej i półpaśca (wirus ospy wietrznej). Prowadzi to do palącej, często swędzącej, przypominającej pęcherze wysypki, która przebiega wzdłuż przewodów nerwowych i zwykle występuje tylko na jednej połowie ciała.
W większości przypadków wysypka zaczyna się w okolicy pleców obok kręgosłupa, a następnie rozprzestrzenia się do przodu w sposób podobny do paska. Półpasiec zwykle pojawia się w okolicy pleców, ponieważ wirusy wywołujące chorobę znajdują się w zwojach rdzenia kręgowego i stamtąd wywołują infekcję. Wirusy najczęściej docierają do zwojów po zakażeniu ospą wietrzną w dzieciństwie, gdzie utrzymują się i np. być reaktywowane, jeśli układ odpornościowy jest osłabiony. To następnie objawia się jako półpasiec.
Czerwonawa wysypka na plecach jest często spowodowana alergiami lub reakcjami na lek. Zasadniczo ten typ reakcji może powodować wysypkę na całym ciele, ale najlepiej dotyczy to tułowia i pleców. Wysypka na plecach zwykle objawia się czerwonymi plamami na plecach.
Zmiany skórne na żołędzi
Zmiany skórne na żołędziach (medyczne: Żołądź prącia) może mieć różne przyczyny.
Poszczególne zmiany skórne powinien wyjaśnić dermatolog, aby zdiagnozować chorobę podstawową i rozpocząć odpowiednią terapię. Najczęstszą przyczyną zmian skórnych na żołędziach jest infekcja bakteriami, grzybami lub wirusami. Często te infekcje występują jako część choroby przenoszonej drogą płciową. Zaczerwienienie może również wystąpić, jeśli skóra jest nadmiernie podrażniona. W przypadku uczulenia, na przykład na używany detergent, prezerwatywy (alergia na lateks) lub produkty pielęgnacyjne, może wystąpić podrażnienie, krosty i zaczerwienienia, które zwykle ustępują samoistnie, jeśli unika się substancji wyzwalającej. Rzadko może wystąpić zakaźna zgorzel Fourniera, która wymaga pilnego leczenia i wiąże się z dużą śmiertelnością.
Ostatecznie rak prącia może objawiać się na żołędzi i prowadzić tam do zmian skórnych. Zawsze należy skonsultować się z dermatologiem, zwłaszcza jeśli skóra na żołędzi z czasem zmienia się lub jest ciemna lub wielokolorowa.
Przeczytaj więcej na ten temat: czerwone plamy na żołędzi, całkowicie zaczerwieniona lub swędząca żołądź
Zmiany skórne w cukrzycy
W kontekście cukrzycy (cukrzycy) częste są zmiany skórne. Można wyróżnić różne formy.
Dermopatia cukrzycowa
Dermopatia cukrzycowa jest najczęstszą zmianą skórną występującą w cukrzycy. Występuje nawet u 70% diabetyków. W szczególności na przedniej części piszczeli tworzą się czerwone plamy lub pęcherze, a skóra staje się łuszcząca się i przypomina pergamin.
Ponadto w dotkniętych obszarach może wystąpić wypadanie włosów.
Scleredema cukrzycowa
Ta zmiana skórna występuje u 20-30% diabetyków. Charakteryzuje się woskową, bezbolesną przebudową tkanki podskórnej, szczególnie grzbietu dłoni i palców. Dzięki temu skóra jest jędrna, co prowadzi do sztywności i ograniczenia ruchu dłoni.
Szczególną postacią jest twardzina cukrzycowa Buschkego, w której skóra ulega przebudowie z powodu zwiększonego gromadzenia się cukru w tkance. Dzieje się tak zwłaszcza u źle dostosowanych diabetyków. Pacjenci opisują uczucie napięcia i ściągnięcia skóry. Dodatkowo skóra nabiera niezwykłego blasku oraz traci naturalną teksturę i elastyczność.
Necrobiosis lipoidica
Ta choroba skóry charakteryzuje się stanem zapalnym środkowych warstw skóry, w których gromadzi się więcej tłuszczu (stąd „lipoidica” z greckiego lipos = tłuszcz).
Zwykle występuje z przodu kończyn dolnych. Początkowo zwykle pojawiają się intensywnie czerwone pęcherze, które z czasem rozszerzają się do wielkości dłoni, zapadają się w tkankę i rozwijają się w czerwono-żółtawe, lekko pogrubione powierzchnie.
Uszkodzenia są otoczone niebieskawą, podniesioną krawędzią. W najgorszym przypadku stan zapalny może spowodować obumarcie tkanki (martwicę). Ogólnie rzecz biorąc, martwica lipoidów jest rzadka. Dotyka około 0,3% diabetyków.
Bullosis diabeticorum
Bullosis diabeticorum występuje raczej rzadko. Są to pęcherze, które pojawiają się samoistnie, najczęściej w ciągu nocy, na dłoniach i podeszwach stóp, które goją się samoistnie po około 2-4 tygodniach.
Przeczytaj więcej na ten temat: Wysypka na stopie
Świąd diabeticorum
Ta choroba skóry opisuje silny świąd na wszystkich obszarach skóry, który często występuje u diabetyków. Jest to spowodowane brakiem płynów, cukrzycowym uszkodzeniem nerwów, zmniejszoną produkcją łoju lub wtórnymi infekcjami skóry związanymi z częstym drapaniem.
Infekcje
Diabetycy są na ogół bardziej podatni na wszelkiego rodzaju infekcje skórne, a uszkodzenie skóry, na przykład poprzez zwiększone drapanie, szybko prowadzi do kolonizacji patogenów (głównie bakterii i grzybów). Te infekcje skóry objawiają się również wysypką i swędzącymi zmianami skórnymi.
Inni
W przypadku cukrzycy może wystąpić wiele różnych zmian skórnych. Występuje zwiększone zaczerwienienie skóry twarzy z powodu rozszerzonych naczyń krwionośnych (rubeosis faciei), zażółcenia paznokci (zespół żółtych paznokci) i białych plam na skórze (bielactwo, choroba białych plam).
Zmiany skórne po chemioterapii

chemoterapia
Chemioterapia służy do niszczenia zdegenerowanych komórek. Ponieważ te komórki nowotworowe zwykle dzielą się bez kontroli, chemioterapia ma na celu zniszczenie właśnie tych komórek z wysokim współczynnikiem podziału.
Wadą jest to, że niektóre zdrowe tkanki ciała mają również wysoki współczynnik podziału komórek, ponieważ muszą się stale odnawiać, np. skóry i błony śluzowej jamy ustnej, które z tego powodu są również atakowane przez chemioterapię.
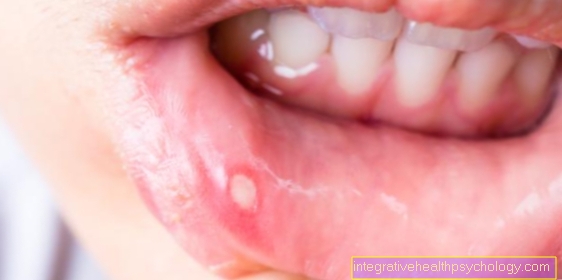
Dlatego chorzy na raka często cierpią na zapalenie błony śluzowej jamy ustnej i dziąseł, a także na wszelkiego rodzaju wysypki skórne podczas chemioterapii.
Większość wysypek wywołanych chemioterapią to zaczerwieniona skóra, która pojawia się na całym ciele (wysypka uogólniona).
Rodzaj rozwijającej się wysypki różni się również w zależności od zastosowanego leku chemioterapeutycznego. W przypadku niektórych preparatów na dłoniach i podeszwach stóp mogą wystąpić bolesne zmiany (zespół dłoniowo-podeszwowy). Jednak wysypka zwykle ustępuje pod koniec terapii.
radioterapia
Radioterapia jest nawet bardziej szkodliwa dla skóry niż chemioterapia. Dzieje się tak, ponieważ radioterapia naraża skórę bezpośrednio na szkodliwe promieniowanie. U niektórych pacjentów objawia się to wysypką, która może pojawić się tygodnie lub miesiące po radioterapii.
Może składać się z czerwonych, łuszczących się plam, którym towarzyszą płaczące pęcherze lub zgrubienie i swędzenie skóry.
Inni pacjenci mogą również odczuwać plamy pigmentowe lub ciemnienie skóry w naświetlanym obszarze. Ogólnie częściej dotyczy to osób o naturalnie jasnej karnacji.
Wypadanie włosów
Chemioterapia i radioterapia silnie wpływają również na tak zwane przydatki skórne (włosy i paznokcie), ponieważ powstają one również z szybko dzielących się komórek. Występuje wypadanie włosów i łamliwe paznokcie. Po terapii włosy zwykle odrastają. W niektórych przypadkach radioterapia może spowodować trwałą utratę włosów w napromieniowanym obszarze.
Zapobieganie i opieka
Jeśli to możliwe, podczas chemioterapii / radioterapii należy unikać ekspozycji na słońce, aby nie obciążać dodatkowo skóry. Wskazana jest również odpowiednia pielęgnacja skóry np. Kremami i maściami z nagietkiem (nagietek).
Koncentraty zawierające rumianek lub szałwię nadają się szczególnie do płukania ust.






-whrend-der-schwangerschaft.jpg)