Zapalenie szczęki
wprowadzenie
Zęby ludzkie są mocno osadzone w naszych kościach szczękowych w przeznaczonym do tego zębodole zębodołowym.
Górna szczęka, szczęka i dolna szczęka, żuchwa, tworzą razem jednostkę funkcjonalną. Nieleczone owrzodzenia jamy ustnej mogą rozprzestrzeniać się do kości szczęki i powodować silny ból, który wymaga natychmiastowego leczenia.
Rodzaj zapalenia
Zapalenie okostnej, zapalenie kości i szpiku, zapalenie kości ... wiele mylących terminów, które wszystkie odnoszą się do zapalenia kości szczęki, ale inaczej mówiąc, oznaczają różne obszary objęte stanem zapalnym. Ostitis to zapalenie małych kanałów, kanałów Haversa i Volkmanna, które występuje razem z zapaleniem okostnej lub osteomyelitis.
Zapalenie okostnej opisuje zapalenie skóry kości (okostnej).
Zapalenie kości i szpiku jest ostrym lub przewlekłym zapaleniem szpiku kostnego, zwykle wywołanym przez infekcję, która może się dalej rozprzestrzeniać, powodując w ten sposób zapalenie kości i / lub zapalenie okostnej. Występuje częściej w dolnej szczęce niż w górnej.
Różne typy zapalenia często występują razem, ponieważ zapalenie jednego składnika szybko rozprzestrzenia się na drugi.
Zapalenie okostnej
Zapalenie okostnej to zapalenie skóry tkanki łącznej, które obejmuje kości i jest bogate w naczynia krwionośne i nerwy. Łacińska nazwa to okostna i pochodzi od niej nazwa medyczna dla postaci zapalenia, zapalenia okostnej.
Zwykle powstaje z bakterii lub też mechanicznie i może być ostry lub przewlekły. Jest możliwe, że małe kawałki kości odrywają się od zewnętrznej powierzchni podczas procesu zapalnego, ale odwrotne zjawisko, tworzenie nowej kości, może być również stymulowane przez stan zapalny.
Zapalenie mięśni szczęki
Z powodu nadużywania mięśni żucia może wystąpić zapalenie mięśni żuchwy.
Ale także poprzez klasyczne formy rozwoju, takie jak bodźce mechaniczne (urazy, ucisk, ciała obce), czynniki fizyczne (światło UV, promieniowanie jonizujące, ciepło, zimno), substancje chemiczne (kwasy, zasady, toksyny bakteryjne) czy patogeny.
Zapalenie stawu skroniowo-żuchwowego
Zapalenie stawu skroniowo-żuchwowego jest spowodowane nieprawidłowym i przeciążeniem struktur zaangażowanych w staw skroniowo-żuchwowy oraz proces żucia. Zapalenie stawu skroniowo-żuchwowego jest bardziej związane z chronionymi strukturami w torebce i jest wtedy określane jako tak zwane zapalenie torebki stawu. Ale zaangażowane mogą być również mięśnie żucia w interakcji z otaczającymi tkankami. Mówi się o tak zwanej dysfunkcji czaszkowo-żuchwowej.
Dzięki różnym ruchom dłoni i kierowanym ruchom żuchwy, dentysta może podjąć określone działania w celu postawienia diagnozy. Po fizjoterapii i terapii szynowej następuje celowana terapia początkowa.
Infekcja zatoki szczękowej
Stan zapalny zatoki szczękowej objawia się klinicznie z jednej strony wrażliwością na opukanie (wrażliwość na stukanie) powierzchownych struktur skóry po obu stronach nosa i okolic pod oczodołami. Z drugiej strony mogą być tego objawami bóle głowy i zwiększone uczucie ucisku. Zatoka szczękowa sparowana, która w stanie zdrowym jest zawsze wypełniona powietrzem, nazywana jest również zatoką szczękową.
Rozpoznanie zakażenia zatoki szczękowej można potwierdzić badaniem ultrasonograficznym lub radiologicznie za pomocą ortopantomogramu (przegląd górnej i dolnej szczęki oraz dolnej części zatoki czołowej). W upartych przypadkach można określić zarazki z wydzieliny przepływającej przez gardło. Patogeny to zwykle bakterie, które, zwłaszcza u palaczy, dostają się do nosogardzieli przez uszkodzoną błonę śluzową nosa i dlatego zwykle pozwalają na całkowite wyleczenie choroby tylko za pomocą antybiotyków.
Przeczytaj więcej na ten temat: Infekcja zatoki szczękowej
przyczyny
Przyczyny zapalenia kości szczęki są różnorodne.
Może to być spowodowane złamaniem związanym z otwarciem jamy ustnej. Ale także jeden z zębów, które np. jeśli nie jest leczone przez długi czas w bardzo zaawansowanym stanie próchnicowym, może do tego doprowadzić infekcja wychodząca lub nagromadzenie ropy. Jest to również najczęstsza przyczyna, ponieważ zła higiena jamy ustnej i nagromadzone przy niej bakterie atakują twardą strukturę zęba. Bakterie zbliżają się nieco bliżej kości. Nieleczone trafiają do miazgi zęba, gdzie tworzy się ropa. Stamtąd bakterie mogą przedostać się do tkanki kostnej i utworzyć ropień w szczęce.
Ponadto taka choroba może wystąpić przy usuwaniu zęba, który jest w stanie silnie zapalnym. Może to być możliwe dzięki usunięciu zęba mądrości. Ropa może gromadzić się w zatoce szczękowej i powodować zapalenie szczęki. Jeśli tkanka kostna obumiera z różnych powodów, ryzyko zapalenia jest tak samo obecne, jak w przypadku torbieli. Szczególnie torbiel szczęki może powodować silny dyskomfort.
Różne czynniki zewnętrzne mogą sprzyjać rozwojowi takiego zapalenia. Należą do nich palenie i zażywanie narkotyków, cukrzyca, słaba ochrona immunologiczna i nieodpowiednie odżywianie. Promieniowanie kości w wyniku leczenia raka może również sprzyjać rozwojowi. Ten rodzaj zapalenia jest również możliwy u niemowląt i dzieci.
Możesz być także zainteresowany tym tematem: Leczenie kanałowe
Zapalenie szczęki z powodu przeziębienia
Najczęstsze przeziębienia są wywoływane przez wirusy. Z drugiej strony infekcje szczęki są spowodowane kolonizacją przez bakterie. Najczęściej dostają się one do kości przez złamania, próchnicę, zapalenie przyzębia lub inne zmiany zapalne w otaczającej tkance. Jeśli jesteś przeziębiony, może dojść do zapalenia zatok szczękowych (zapalenie zatok).
Jednak w tych przypadkach zapalenie błon śluzowych zatok szczękowych nie rozprzestrzenia się na kości. Podsumowując, oznacza to, że wirusowe przeziębienie w większości przypadków nie jest przyczyną zapalenia szczęki.
Przeczytaj więcej na ten temat: Zapalenie zatok
Zapalenie szczęki po zabiegu stomatologicznym
Infekcje szczęki mogą dotyczyć kości lub otaczającej ją okostnej. Mogą wystąpić po operacji i np. być pochodzenia bakteryjnego. Jednak wpływy termiczne (związane z temperaturą), wywołane ciśnieniem lub wpływy chemiczne mogą również powodować stan zapalny.
Zapalenia, które rozwijają się po leczeniu kanałowym, są zwykle wynikiem wcześniej leczonej zgorzel miazgi (śmierć komórek nerwów) i wynikłych z niej pozostałości bakteryjnych, które znajdują się w odgałęzieniach wierzchołka korzenia i nie zostały całkowicie usunięte podczas procesu płukania.
Termin peri-implantitis określa stan zapalny wokół implantu zębowego. Tutaj również przyczyną są głównie zaatakowane bakterie. Jednak konsekwencją nieprawidłowo obciążonej protezy (protezy) może być również stan zapalny.
Przeczytaj więcej na ten temat: Ryzyko związane z implantem dentystycznym
Objawy
Należy tu rozróżnić ostre i przewlekłe zapalenie kości i szpiku. Ostra postać nie jest tak powszechna ze względu na szerokie rozpowszechnienie antybiotyków. Jeśli cierpisz na nią, wzrasta temperatura twojego ciała, czujesz się przygnębiony i niezbyt sprawny, wzrasta liczba białych krwinek, a ciśnienie krwi spada szybciej. Ropa gromadzi się w jamie ustnej lub poza jamą ustną, która może rozprzestrzeniać się dyfuzyjnie (proszę odnieś się: Ropa w szczęce). Jeśli stan zapalny nie zostanie leczony, ząb może się poluzować, a tkanka kostna może umrzeć.
W przewlekłym zapaleniu kości i szpiku w dolnej szczęce zwykle rozwijają się ropnie, przetoki lub zapalne nagromadzenie substancji. W bardziej zaawansowanym stadium można odrzucić martwą tkankę. Wspomniane objawy obejmują Może wystąpić obluzowanie zębów. Ból pojawia się, ponieważ dotyczy to nerwu zaopatrującego i obszaru zaopatrzenia. Może to prowadzić do drętwienia okolicy zaopatrywanej przez nerw.
W obu przypadkach przyczyną może być również guz, który należy wyjaśnić za pomocą próbki tkanki (biopsja).
W górnej szczęce zapalenie kości i szpiku ogranicza się głównie do zgrubienia wyrostka zębodołowego. Okoliczne dziąsła wydają się spuchnięte i zaczerwienione. Górna warga i okolice policzków również mogą być obrzęknięte. Dotknięte zęby są poluzowane i wypływa ropa. Mogą również rozwinąć się ropnie, przetoki itp. Martwe fragmenty tkanki występują rzadziej niż w żuchwie i istnieje ryzyko ich rozprzestrzenienia się do zatoki szczękowej.
Dowiedz się więcej na ten temat w: Ropień w górnej i dolnej szczęce
Ból ucha
Możliwym objawem zapalenia szczęki jest ból ucha. Ze względu na anatomiczne bardzo bliskie sąsiedztwo szczęki, zwłaszcza stawu żuchwowego, przewodu słuchowego zewnętrznego i ucha środkowego, problemy ze szczęką mogą również rozprzestrzeniać się na okolice ucha. Zapalenie szczęki może podrażniać niektóre nerwy twarzowe i / lub czaszkowe.
Przeczytaj więcej na ten temat: Ból szczęki i ucha
Ponieważ zwykle obejmują kilka obszarów, podrażnienie w tym przypadku może również powodować ból w okolicy ucha. Jednak w przypadku zapalenia szczęki ból ucha zwykle nie występuje samodzielnie, ale towarzyszą mu inne objawy, takie jak paraliż lub ból w innych obszarach twarzy.
Czy możesz mieć zapalenie szczęki bez bólu?
W przypadku zapalenia szczęki można rozróżnić postać ostrą i przewlekłą.
Ostremu zapaleniu zwykle towarzyszy silny ból, zmęczenie, gorączka i inne objawy. Natomiast przewlekłemu zapaleniu mogą towarzyszyć fazy z silnym dyskomfortem i fazy bez objawów.
W zależności od umiejscowienia stanu zapalnego w kości szczęki możliwe są również fazy bezbolesne. Jest to szczególnie niebezpieczne, ponieważ stan zapalny może niepostrzeżenie rozprzestrzenić się na dużym obszarze. Jednak gdy tylko dostanie się do obszaru nerwu, pojawia się silny ból.
diagnoza
W większości przypadków zdjęcie rentgenowskie zapewnia wyraźniejszy obraz sytuacji chorobowej, w tym w przypadku zapalenia kości szczęki. W ostrym zapaleniu kości i szpiku po 2-3 tygodniach można zauważyć mętne zmiany. Są nierównomiernie rozjaśnione i nadal się rozprzestrzeniają. Można również rozpoznać martwą tkankę.
W takim przypadku szybką metodą wyjaśnienia sytuacji chorobowej jest scyntygrafia szkieletu, która ujawnia zmiany po 48 godzinach. Dostarcza informacji o metabolizmie kości w różnych częściach górnej szczęki. Pacjentowi podaje się substancję radioaktywną. Im wyższy metabolizm dotkniętego obszaru, tym więcej emituje promieniowania, które mierzy się specjalną kamerą. Jeśli metabolizm kości jest zwiększony w jednym obszarze, oznacza to stan zapalny.
W przypadku przewlekłego zapalenia kości i szpiku na zdjęciach rentgenowskich widoczne są raczej rozmyte, nieregularnie występujące rozjaśnienia, w których od czasu do czasu można zauważyć dobrą strukturę kości. Martwa tkanka pojawia się jako nieco poluzowane fragmenty kości o różnym kształcie.
terapia
Terapia z Antybiotyki okazuje się najszybciej pomocny w ostrym zapaleniu kości szczęki. Terapia antybiotykowa jest początkowo niecelowa, dopóki antybiogram nie dostarczy dokładniejszych informacji o tym, na które antybiotyki patogen jest szczególnie wrażliwy. Następnie podaje się je w dużych dawkach przez około 3 tygodnie. Im wcześniej rozpocznie się antybiotykoterapia, tym większe szanse na wyzdrowienie, zwłaszcza w pierwszych kilku dniach. Jeśli pojawi się ropień, będzie otwarty. Jeśli przyczyną zapalenia kości szczęki są zęby próchnicowe, należy je usunąć dopiero po wygojeniu się zapalenia.
W przewlekłym przebiegu choroby usuwa się martwą i słabo perfundowaną tkankę i stosuje celowaną antybiotykoterapię.
Wszystkie zęby, które nie są warte zachowania i stanowią ognisko zapalne, będą z dalaZęby, które zostały poluzowane, ale które chciałoby się zachować, stabilizuje się w pozycji szyną. Łyżka do tkanki objętej stanem zapalnym wydrapany.
Powstały otwór w kości jest tamponadowany lub wypełniany materiałem kościozastępczym, do którego dodaje się krew autologiczną i antybiotyki.
Jeśli taki stan zapalny wystąpi w górnej szczęce, to goi się znacznie szybciej niż w żuchwie, ale niestety struktura kości nie zregeneruje się tam całkowicie.
Jakie antybiotyki są używane?
Istnieją trzy różne rodzaje zapalenia szczęki.
W samej kości może wystąpić ostitis, zapalenie kości i naczyń krwionośnych. Istnieje również tak zwane zapalenie kości i szpiku. W tym przypadku stan zapalny wpływa na szpik kostny. Trzecią opcją jest tak zwane zapalenie okostnej. W tym przypadku zapalenie rozprzestrzenia się na okostną (okostną).
Terapia antybiotykowa jest stosowana we wszystkich formach zapalenia szczęki. W większości przypadków stosuje się penicyliny.
Jeśli masz alergię na penicylinę, lekiem z wyboru jest klindamycyna. Oba antybiotyki działają przeciwko szerokiej gamie bakterii.
Przeczytaj więcej na ten temat: penicylina
Domowe środki na zapalenie szczęki
Sprawdzone domowe środki na zapalenie szczęki łagodzą tylko ich objawy, tj. działają bez odpowiedniego leczenia przyczyny zapalenia.
Zewnętrzne chłodzenie szczęki łagodzi ból. Jednak po 10-15 minutach należy zrobić równie długą przerwę na ochłodzenie. Można podjąć próbę utrzymania małego ogniska infekcji, płucząc wnętrze jamy ustnej płukankami dezynfekującymi. Pacjenci również czasami uważają goździki do żucia za pomocne.
Możesz być także zainteresowany tym tematem: Płyn do płukania jamy ustnej
Który lekarz leczy zapalenie szczęki?
W przypadku zapalenia szczęki najczęściej odwiedza się dentystę.
Przyczyny zapalenia szczęki są w większości przypadków pochodzenia dentogennego. Oznacza to, że przyczyną są najczęściej ubytki lub zapalenie zęba. Zapalenie kości objawia się na zdjęciu rentgenowskim jako rozjaśnienie (obszar ciemniejszy niż otaczająca tkanka).
W przypadku ostrego zapalenia szczęki podaje się antybiotyk przez około 3 tygodnie, aby zwalczyć stan zapalny. W przypadku postaci przewlekłej np. rozwinął się ropień, który często trzeba najpierw usunąć. Następnie następuje antybiotykoterapia, aby zapobiec dalszemu zapaleniu.
Czy zapalenie szczęki jest zaraźliwe?
Samo zapalenie szczęki nie jest zaraźliwe.
W większości przypadków stan zapalny jest głęboki. Jednak stopień ryzyka zakażenia zależy również częściowo od pierwotnej przyczyny zapalenia szczęki. Jeśli przyczyną była np. Paradontoza, czyli zapalenie systemu podparcia zęba, to samo zapalenie przyzębia jest zaraźliwe.
Jednak infekcja może wystąpić tylko wtedy, gdy na przykład jeden partner jest chory, a obaj partnerzy używają następnie tej samej szczoteczki do zębów. Gdy zapalenie szczęki zostanie na ogół wyleczone antybiotykami, nie ma już ryzyka infekcji.
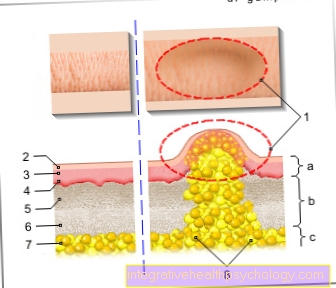
Struktura kości szczęki
Tkanka kostna składa się z komórek i podstawowej substancji kostnej.
Powierzchnię zewnętrzną i wewnętrzną pokrywają struktury tkanki łącznej, okostna (okostna zewnętrzna) i endostia (okostna wewnętrzna). Komórki kostne obejmują komórki macierzyste, osteoblasty (komórki, które są budowane i przebudowywane), osteocyty (w celu utrzymania podstawowej substancji kostnej) i osteoklasty (komórki, które ulegają rozpadowi i przebudowie).
Podstawowa substancja kostna składa się z matrycy nieorganicznej z hydroksyapatytem i matrycy organicznej. Kość ma strukturę lamelarną, a poszczególne blaszki są ułożone w kilku kolistych warstwach wokół małych kanałów, kanałów Haversa. W tych kanałach biegną naczynia krwionośne i nerwy.
Kanały poprzeczne, tzw. Kanały Volkmanna, łączą kanały hawerskie z bardzo wrażliwą na ból okostną. Zewnętrzna ściana kości składa się z bardzo zwartej warstwy, zwartej, wewnętrznej ściany kości gąbczastej, która jest bardzo gąbczasta. Szpik kostny, miejsce, w którym tworzą się komórki krwi, znajduje się w szczelinach kości gąbczastej.
Podsumowanie
Zapalenie szczęki może być spowodowane kilkoma czynnikami, które należy rozpatrywać w różny sposób.
W każdym przypadku należy zapewnić szybki środek zaradczy, ponieważ może dojść do sytuacji zagrażającej życiu z powodu możliwego dalszego ryzyka rozprzestrzeniania się bakterii, zwłaszcza w okolicy szyi i twarzy. W przypadku wystąpienia objawów należy natychmiast skonsultować się ze specjalistą. Jeśli jednak stan zapalny zostanie rozpoznany wcześnie, można zastosować dobrą antybiotykoterapię, aby osiągnąć szybki powrót do zdrowia.


-mit-ten-(titanic-elastic-nail)-oder-sten.jpg)