Transplantacja serca
synonim
Skrót HTX jest używany w branży medycznej. W świecie anglojęzycznym jeden transplantacja serca Mówiony.
wprowadzenie
Przeszczep serca to przeszczepienie serca dawcy narządu biorcy. W Niemczech tylko osoba, u której definitywnie zdiagnozowano śmierć mózgu, może służyć jako dawca narządów. Aby zdecydować, czy po śmierci chciałbyś zostać uznany za dawcę, możesz to odnotować na karcie dawcy narządu.
Pierwszy na świecie przeszczep serca wykonano w Kapsztadzie w 1967 r., Ale pacjent zmarł wkrótce po operacji. Pierwszy przeszczep serca w Niemczech miał miejsce dwa lata później w Monachium. Ale ten przeszczepiony pacjent również zmarł kilka godzin po operacji.
Dopiero gdy opracowano nowy lek immunosupresyjny (cyklospopryna A) w celu stłumienia odpowiedzi immunologicznej, podjęto nową próbę przeszczepu serca. To było w 1961 roku. Tym razem był to długoterminowy sukces. Od kilku lat każdego roku w Niemczech przeprowadza się od 300 do 400 przeszczepów serca. Liczba pacjentów rejestrowanych corocznie na taki przeszczep, czyli znajdujących się na liście przeszczepów serca, jest prawie dwukrotnie większa. W związku z tym na dawcę serca oczekuje obecnie prawie 1000 ciężko chorych pacjentów. Czas oczekiwania na nowe serce wynosi od 6 do 24 miesięcy, jednak znacznie poniżej czasu oczekiwania na nową nerkę (4-5 lat). Obecnie na liście oczekujących na nerkę znajduje się prawie 8 000 pacjentów.
Po udanym przeszczepie serca roczna przeżywalność wynosi około 80%, po pięciu latach nadal żyje około 60-70% przeszczepionych pacjentów. Współczynnik przeżycia 10 lat w dzisiejszych czasach wynosi około 40-50%.
wskazanie
Wskazaniem do przeszczepu serca jest Niewydolność serca (Niewydolność serca) w stadium IV (4) NYHAna które nie można już pozytywnie wpływać zachowawczo (tj. bez HTX). W ocenie potrzeby przeszczepu serca uwzględniono wiele kryteriów, należy też wykluczyć przeciwwskazania. Następuje niewydolność serca New York Heart Association (NYHA) podzielony na 4 etapy. Pacjent ze stopniem NYHA I nie miał żadnych objawów, pacjent z NYHA II skarżył się na duszność (Duszność) i osłabienie przy dużym wysiłku, pacjent z NYHA III ma już takie objawy podczas lekkiego wysiłku fizycznego, a pacjent z NYHA IV potrzebuje dużo powietrza nawet w spoczynku i nie jest już odporny. Niewydolność serca to objawktóre mogą być wywoływane przez różne choroby. Zdecydowanie najczęściej przyczyny są choroba wieńcowa serca (CHD) i Kardiomiopatia (Choroba mięśnia sercowego). Również Zastawkowa choroba serca nie są rzadką przyczyną niewydolności serca.
Ilustracja serca
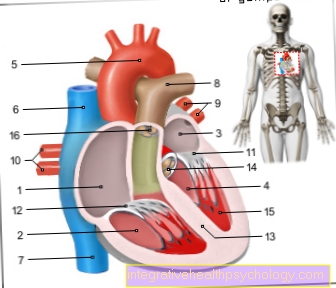
- Prawy przedsionek -
Atrium dextrum - Prawa komora -
Ventriculus dexter - Opuścił Atrium -
Atrium sinistrum - Lewa komora -
Ventriculus złowieszczy - Łuk aorty - Arcus aortae
- Żyły głównej górnej -
Żyły głównej górnej - Żyła główna dolna -
Żyła główna dolna - Pień tętnicy płucnej -
Tułów płucny - Lewe żyły płucne -
Venae pulmonales sinastrae - Prawe żyły płucne -
Venae pulmonales dextrae - Zastawka mitralna - Valva mitralis
- Zastawka trójdzielna -
Zastawka trójdzielna - Przegroda komory -
Przegrody międzykomorowej - Zastawka aorty - Valva aortae
- Mięsień brodawkowaty -
Mięsień brodawkowaty
Przegląd wszystkich zdjęć Dr-Gumperta można znaleźć pod adresem: ilustracje medyczne
procedura
Pacjenci znajdujący się na liście oczekujących na przeszczep serca muszą być praktycznie zawsze dostępni, ponieważ narząd dawcy nierzadko jest dostępny bardzo nagle, na przykład w przypadku dawców narządów, którzy padli ofiarą wypadku. Nie ma wtedy dużo czasu na eksplantację narządu i wszczepienie go biorcy. Z reguły między eksplantacją serca dawcy a wszczepieniem biorcy nie powinno upłynąć więcej niż cztery - maksymalnie sześć godzin.
Właściwa operacja odbywa się za pomocą aparatu płuco-serce, który - jak sama nazwa wskazuje - przejmuje na krótki czas funkcję serca i płuc, umożliwiając tym samym wszczepienie nowego serca. Niewielka część przedsionków pozostaje z serca rzeczywistego pacjenta, do którego następnie „podłączane jest” nowe serce, a następnie nowe serce jest połączone z aortą i tętnicą płucną (tętnicą płucną). Operacja trwa około 2 do 3 godzin.
Po operacji pacjent jest monitorowany na oddziale intensywnej terapii. Na krótko przed przeszczepem rozpoczyna się terapia immunosupresyjna, która ma zapewnić, że organizm biorcy nie odrzuci obcego serca. Zwykle rozpoczyna się potrójną terapią cyklosporyną, prednizolonem i trzecim lekiem immunosupresyjnym. Leczenie immunosupresyjne należy kontynuować przez całe życie.
Po kilku dniach na oddziale intensywnej terapii świeżo przeszczepionego pacjenta można zwykle przenieść na normalny oddział, jeśli nie ma żadnych komplikacji. Nierzadko zdarza się, że pacjenci czekający na przeszczep serca mają zbyt słabe serca, aby przetrwać okres oczekiwania. Systemy wspomagania serca tzw. VAD (urządzenia wspomagające komorę), są używane.
Jak długo trwa przeszczepione serce?
Jak długo trwa przeszczepione serce i jak długo oczekiwana długość życia po przeszczepie jest bardzo różna. Trzy lata po przeszczepie serca około trzech na czterech pacjentów nadal żyje. Po udanym przeszczepie serce może wytrzymać tak długo, jak u porównywalnie zdrowej osoby. To, jak długo serce dawcy pozostaje zdrowe, zależy w dużej mierze od stylu życia pacjenta. Oprócz regularnej opieki kontrolnej ważny jest zdrowy tryb życia i wystarczająca aktywność fizyczna dostosowana do własnej odporności. Ponadto osoby, które przeszły przeszczep serca, muszą konsekwentnie przyjmować leki hamujące układ odpornościowy organizmu na całe życie. Zapobiega to odrzuceniu narządu dawcy. Jednak w rezultacie istnieje również większe ryzyko infekcji. Dlatego pacjenci muszą zwracać szczególną uwagę na higienę i powinni np. Unikać urazów i przyjmować więcej szczepień (np. Coroczne szczepienia przeciw grypie).
Przeczytaj więcej na ten temat: Przeszczep narządu
Czas trwania przeszczepu serca
Właściwa procedura chirurgiczna przeszczepu serca trwa obecnie średnio około czterech godzin od nacięcia skóry do ostatniego szwu. Funkcja serca jest przejmowana przez płuco-serce na około dwie do trzech godzin. Rehabilitacja po przeszczepie serca jest bardzo uciążliwa. Ze względu na poważną interwencję na oddziale intensywnej terapii konieczne jest przede wszystkim ścisłe, ciągłe monitorowanie czynności układu krążenia. Jeśli nie ma żadnych komplikacji, pacjenta można przenieść na normalny oddział po dwóch do siedmiu dni. Po około dwóch tygodniach od operacji, jeśli zabieg zakończy się powodzeniem, możesz zostać wypisany ze szpitala. Następnie konieczna jest kilkutygodniowa rehabilitacja, aby pacjent znów był produktywny i nauczył się żyć z nowym sercem. To, jak długo trwa ten okres rehabilitacji, różni się w zależności od osoby i zależy od czynników towarzyszących, takich jak wiek, choroba i motywacja.
wymagania
Wymóg ze strony dawcy narządu to przede wszystkim zgoda na oddanie narządu. Dzieje się to albo poprzez obecność karty krwiodawstwa zmarłego, w której wyraził on zgodę na pobranie narządu, albo, w przypadku jej braku, za zgodą osoby najbliższej. Za zgodą, kolejnym krokiem jest stwierdzenie śmierci mózgu. Robią to 2 niezależni lekarze, z których każdy nie ma żadnego związku z zespołem transplantacyjnym. Pacjent może zostać uznany za zmarłego mózgu tylko wtedy, gdy spełnione są określone kryteria. Należą do nich obecność śpiączki, brak odruchów nerwu czaszkowego i brak spontanicznego oddychania. Ponadto między dawcą a biorcą musi istnieć równość grup krwi ABO. Powinno również istnieć podobieństwo wzrostu i wagi. Wreszcie, należy wykluczyć obecność przeciwwskazań (patrz poniżej).
Jak długo trzeba czekać na serce dawcy?
Czas oczekiwania na serce dawcy na przeszczep serca może się znacznie różnić. Średni czas oczekiwania w Europie wynosi zwykle od sześciu do 24 miesięcy. Duży zakres tłumaczy się głównie tym, że nie każde serce dawcy jest odpowiednie dla każdego biorcy. Oprócz odpowiedniej grupy krwi, również wielkość i waga narządu muszą być odpowiednie. Narządy dawców są umieszczane za pośrednictwem Fundacji Eurotransplant w Leiden (Holandia). Pierwszeństwo mają pacjenci w stanie ostrego zagrożenia życia. Jeśli obecnie nie ma odpowiedniego serca dawcy, istnieje możliwość wsparcia funkcji własnego serca za pomocą różnych środków medycznych w celu skrócenia czasu oczekiwania. W celu utrzymania funkcji pompowania w sercu często stosuje się mechaniczny system wspomagania. Nazywa się to również sztucznym sercem.
Przeciwwskazania
Określając wskazanie do przeszczepu serca, należy uwzględnić przeciwwskazania wykluczające HTX. Należą do nich aktywne choroby zakaźne, takie jak HIVnieleczone (z perspektywą wyleczenia) leczone nowotwory (Nowotwory), obecnie rumiane wrzody (Wrzody) w żołądek lub jelita, zaawansowana wątroba lub niewydolność nerka, zaawansowane przewlekłe choroby płuc, ostre Zatorowość płucna, zaawansowany mózg lub choroba naczyń obwodowych (PAOD), niektóre choroby ogólnoustrojowe, takie jak Amyloidoza lub Sarcoid, ciężkie stałe nadciśnienie płucne (nadciśnienie płucne), jak również nadużywanie dużej ilości nikotyny, alkoholu lub narkotyków. Brak umiejętności współpracy (Spełnienie), co sugeruje, że odpowiedzialne podejście do własnego zdrowia i przestrzegania wymagań po operacji nie jest dostatecznie zagwarantowane, jest przeciwwskazaniem.
Komplikacje
W przypadku powikłań po przeszczepie serca należy rozróżnić między tymi, które wynikają z rzeczywistej operacji, którą może wywołać obcy narząd, a tymi, które mogą wynikać z leczenia immunosupresyjnego. Ryzyko chirurgiczne jest podobne jak w przypadku innych operacji, w tym krwawienia, infekcji, zakrzepica / Zatorowość płucna aw rzadkich przypadkach śmierć pacjenta.
Bardzo ważnym aspektem przeszczepu obcego narządu jest to Reakcje odrzucenia. Aby tego uniknąć, pacjent otrzymuje stałe leczenie immunosupresyjne. Mogą jednak wystąpić reakcje odrzucenia. Z grubsza rozróżnia się tutaj między ostry i chroniczny Reakcja odrzucenia, w wyniku której przewlekła reakcja odrzucenia występuje później i często jest znacznie mniej zauważalna.
Ostra reakcja może mieć miejsce między innymi gorączka, Złe samopoczucie, zmniejszona sprężystość, przyrost masy ciała z powodu zatrzymywania wody (Obrzęk) i nieregularne bicie serca (Zaburzenia rytmu serca), aby było zauważalne. Dlatego temperatura, puls i waga powinny być mierzone i zapisywane codziennie. Ponadto po przeszczepie często na początku odbywają się badania kontrolne, podczas których m.in. pobiera się krew oraz takie badania, jak np. EKG (Elektrokardiografia), USG serca (Echokardiografia) i Biopsja mięśnia sercowego (Pobieranie próbek z małego kawałka mięśnia sercowego). Pozwala to na rozpoznanie reakcji odrzucenia w odpowiednim czasie i leczenie poprzez dostosowanie terapii immunosupresyjnej.
Leki stosowane w celu osłabienia układu odpornościowego organizmu mają skutki uboczne, których nie należy lekceważyć. W szczególności ryzyko infekcji jest zwiększone, ponieważ organizm nie może reagować tak silnie, jak zwykle, na atakujące patogeny. Zwykle stosuje się terapię potrójną, która regularnie obejmuje cyklosporynę i prednizolon.
Inne działania niepożądane cyklosporyny obejmują wysokie ciśnienie krwi (nadciśnienie) i rozwój raka w ciągu kilku lat. W terapii prednizolonem może poza zwiększoną podatnością na infekcje m.in. osteoporoza, Przyrost masy ciała, rozwój a Cukrzyca, Słabe mięśnie, depresje, Wrzody żołądka i jelit, wysokie ciśnienie krwi (nadciśnienie), jaskra (jaskra) i zaćma (zaćma) chodź.
Jakie są szczególne cechy dzieci?
Przeszczep serca jest szczególnie ważny u dzieci, ponieważ niektóre choroby serca lub wady rozwojowe są jedyną możliwością terapeutyczną umożliwiającą dziecku przeżycie. Jeśli operacja się powiedzie, dzieci w większości przypadków mogą się normalnie rozwijać i prowadzić normalne życie. Odporność zwykle również nie jest ograniczona. Jednak reakcje odrzucenia mogą z czasem uszkodzić serce dawcy, tak że w niektórych przypadkach może być konieczne wykonanie nowego przeszczepu serca. Czas oczekiwania na serce od dawcy dla dzieci wynosi średnio od 180 do 200 dni. Przeszczep serca u dzieci to niezwykle rzadka procedura. Średnio w całych Niemczech przeprowadza się mniej niż dziesięć takich operacji rocznie. Około 19 z 20 przeszczepionych dzieci żyje jeszcze cztery tygodnie po zabiegu.
Późniejsza terapia i środki behawioralne
Celem przeszczepu serca jest umożliwienie pacjentowi dalszego życia tak normalnie, jak to tylko możliwe. Niemniej jednak jest kilka rzeczy, które należy wziąć pod uwagę. Szczegółowych informacji na ten temat udzieli lekarz prowadzący. Poniżej wymieniono tylko kilka aspektów.
Na początku badania kontrolne o wysokiej częstotliwości powinny być regularnie odwiedzane, jednocześnie pacjent powinien jak najwcześniej rejestrować ciśnienie krwi, tętno, temperaturę i masę ciała, aby jak najwcześniej rozpoznać ewentualną ostrą reakcję odrzucenia. Ponadto leki immunosupresyjne dokładnie tak, jak przepisano skrupulatnie. Należy poinformować lekarza prowadzącego o stosowaniu innych leków - także tych, które są dostępne bez recepty w aptece lub drogerii ze względu na możliwe interakcje.
Z reguły nic nie stoi na przeszkodzie powrocie do pracy po fazie rekonwalescencja (Stopniowe przywracanie zdrowia po chorobie). Lekkie sporty wytrzymałościowe, takie jak szybki bieg / jogging, jazda na rowerze i pływanie, można również wznowić lub rozpocząć po raz pierwszy po kilku miesiącach przerwy. Nic nie stoi na przeszkodzie prowadzeniu samochodu, o ile masz wystarczająco dużo przerw.
Jeśli chodzi o odżywianie, ważne jest, aby pić wystarczającą ilość płynów, alkohol należy spożywać tylko w ściśle określonych ilościach. Należy całkowicie unikać nikotyny. Należy zadbać o odpowiednią higienę w zakresie higieny osobistej oraz w gospodarstwie domowym, gdyż organizm znacznie bardziej wrażliwie reaguje na bakterie w wyniku leczenia immunosupresyjnego. Rośliny doniczkowe są również pożywką dla mikroorganizmów, dlatego należy ich unikać w gospodarstwie domowym - a przynajmniej w sypialni.
Immunosupresanty mogą również zwiększać wrażliwość skóry na światło, dlatego należy unikać opalania. Również dlatego, że prowadzą do rozwoju Guzy skóry niż u pacjentów bez immunosupresji. Opinie na temat trzymania zwierząt domowych są różne, w szczególności koty są spowodowane możliwym przeniesieniem choroby Toksoplazmoza nie jest bezpieczny dla pacjenta.
Podsumowując, po wystarczającym okresie odpoczynku należy powrócić do normalnego życia, ale zawsze należy pamiętać, że dla własnego bezpieczeństwa należy pilnie przestrzegać pewnych zasad zachowania.
Jaki jest koszt przeszczepu serca?
Przeszczep serca to niezwykle złożona, a zatem kosztowna procedura. Koszt przeszczepu serca w Niemczech to około 170 000 euro. Ponieważ jednak zabieg przeprowadza się tylko wtedy, gdy istnieją wskazania medyczne dla pacjentów z poważnymi chorobami serca, których nie można leczyć w inny sposób, koszty pokrywa w całości Kasa Chorych.
Jaka jest granica wieku dla przeszczepu serca?
Przeszczep serca należy rozważać tylko wtedy, gdy w przypadku choroby serca, której nie można leczyć w inny sposób, ogólny stan pacjenta jest stabilny, a inne narządy są na tyle sprawne, że istnieje szansa na pomyślny wynik. Dlatego ustalono górną granicę wieku dla przeszczepu serca, która obecnie wynosi 70 lat. Jest to jednak tzw. Wiek biologiczny. Oznacza to, że faktyczne oznaki starzenia narządów muszą być ocenione i uwzględnione indywidualnie dla każdego pacjenta. Ostatecznie, rozważając, czy przeszczep serca jest opcją dla pacjenta, zawsze konieczna jest indywidualna decyzja w każdym przypadku. Jednak nie ma dolnej granicy wieku dla przeszczepu serca. W przypadku niektórych poważnych wad serca jedyną szansą na przeżycie jest jak najwcześniejsza operacja noworodków i małych dzieci.











-mit-skoliose.jpg)