Egzema w uchu
Wprowadzenie - czym jest egzema na uchu?
Wyprysk ucha to zapalenie skóry małżowiny usznej. Egzema objawia się czerwonawymi plamami, którym zwykle towarzyszy silny świąd. Wyprysk to największy odsetek chorób skóry, które stanowią od 30 do 40%. Termin jest zbiorczym określeniem zapalnych, głównie swędzących, niezakaźnych chorób skóry. Jeśli wyprysk dotyczy nie tylko małżowiny usznej, ale także przewodu słuchowego zewnętrznego, mówi się o zapaleniu ucha zewnętrznego. Z objawowego punktu widzenia egzema na uchu jest bardzo podobna do infekcji ucha zewnętrznego (Zewnętrzne zapalenie ucha).

Objawy egzemy w uchu
Typowe zmiany, które pojawiają się przy wyprysku w uchu, to zaczerwienienie małżowiny usznej i inne zmiany skórne na uszach. Często są to pęcherze. Często występuje silny świąd, który jest najbardziej nieprzyjemnym odczuciem dla pacjenta. Niektórzy pacjenci odczuwają jednocześnie ból ucha i pieczenie. Czasami może również objawiać się gorączką. W takim przypadku zdecydowanie należy skonsultować się z lekarzem w celu leczenia. W zależności od przebiegu skóra jest wilgotna i płacząca lub sucha i łuszcząca się. Płacząca postać często skutkuje bolesnym obrzękiem przewodu słuchowego zewnętrznego z towarzyszącym tłustym wypływem wydzieliny. Często wyprysk jest również związany ze zwiększoną aktywnością produkcyjną gruczołów łojowych. Mówi się wtedy o wyprysku łojotokowym (zob Wyprysk łojotokowy u niemowląt), które mogą płakać lub wysychać.
Przeczytaj więcej na ten temat: Ból uszny
Przebieg egzemy
Wyprysk dzieli się na ostry i przewlekły wyprysk w zależności od przebiegu. Ostra egzema charakteryzuje się silnym świądem, któremu towarzyszy zaczerwienienie i powstawanie pęcherzy. Wyprysk często sączy, a następnie łatwo się skorupuje. Z drugiej strony, przewlekła egzema jest sucha, a skóra łuszcząca się i zrogowaciała. Przewlekłej egzemy towarzyszy również swędzenie. Ze względu na przewlekły przebieg skóra staje się grubsza, popękana i szorstka.
W niektórych przypadkach zapalenie może rozprzestrzenić się na przewód słuchowy lub z przewodu słuchowego do małżowiny usznej.
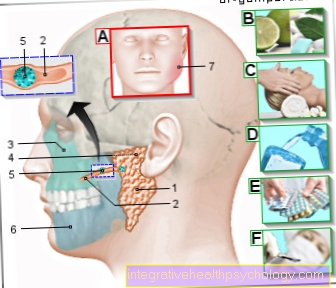
Postać wyprysk w uchu
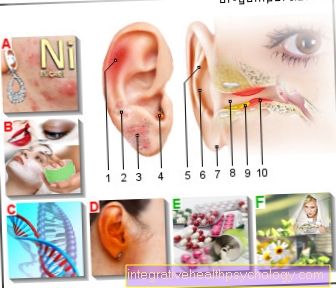
Wyprysk ucha (alergiczno-zapalny
związane z podrażnieniem skóry)
- Czerwonawe plamy
- Pęcherze
- Łuszcząca się i napalona
- Egzema w zewnętrznym przewodzie słuchowym -
Otitis externa diffusa - chrząstka
- Auricle -
Aurykuł - Płatek ucha -
Lobulus auriculae - Kanał słuchowy zewnętrzny -
Meatusousticus externus - Tłusty przepływ wydzieliny
- Obrzęk
przewód słuchowy zewnętrzny
Przyczyny:
A - alergie kontaktowe -
Substancje metaliczne,
Jedzenie -
Alergia na nikiel (kolczyki, naszyjnik) -
egzema egzogenna
B - rodzaje kosmetyków -
Kremy, pudry, balsamy do skóry
Neurodermatitis
(Choroba skóry)
C - predyspozycje genetyczne -
wyprysk atopowy
(Neurodermatitis) -
egzema endogenna
D - róża (róża)
Leczenie alternatywne:
E - antybiotyki,
Preparaty kortyzonowe
F - naturalne środki -
Rośliny lecznicze (aloes,
Arnika, brzoza itp.,
olejki eteryczne (jaśmin,
Rumianek, lawenda),
Sole Schüsslera (8 + 12)
Przegląd wszystkich zdjęć Dr-Gumperta można znaleźć pod adresem: ilustracje medyczne
Przyczyny egzemy w uchu
Rozróżnia się egzemy egzogenne, które są spowodowane wpływami zewnętrznymi, tzw. Wypryskiem kontaktowym, oraz egzemą endogenną, która jest wywołana wpływami wewnętrznymi organizmu. Jeśli chodzi o wypryski kontaktowe, ponownie rozróżnia się alergiczne wypryski kontaktowe, które są wywoływane na przykład przez niektóre pokarmy lub metale, i niealergiczne wypryski kontaktowe, które są wywoływane przez chemikalia, takie jak środki czyszczące lub kosmetyki, które są agresywne dla skóry. Najczęściej alergie na kolczyki, kosmetyki, mydła czy szampony są odpowiedzialne za egzemę ucha. Jeśli jest to wyprysk endogenny, pacjenci ci są do niej genetycznie predysponowani. Dziesięć procent populacji ma tę predyspozycję genetyczną. Najczęstszym typem egzemy endogennej jest wyprysk atopowy, lepiej znany jako neurodermit. Jeśli któreś z rodziców ma atopowe zapalenie skóry, istnieje 30% prawdopodobieństwo, że u dzieci też się rozwinie. Jeśli dotyczy to obojga rodziców, prawdopodobieństwo zachorowania dziecka wynosi 60%.
Na podstawie przyczyn można stwierdzić, że wyprysk małżowiny usznej nie jest zaraźliwy, tj. Nie jest wywoływany przez bakterie, wirusy ani grzyby. Ponieważ skóra jest uszkodzona przez stan zapalny w wyprysku i często w wyniku tego pęka, pomimo niezakaźnego pochodzenia bakterie lub inne patogeny mogą łatwo penetrować uszkodzone obszary skóry. W niektórych przypadkach mogą nawet dotrzeć do chrząstki i prowadzić do powikłań (patrz Powikłania).
Komplikacje
Jeśli obszar objęty stanem zapalnym zostanie skolonizowany przez bakterie, może to prowadzić do zapalenia błony śluzowej jamy ustnej. Bakterie sprawcze to głównie gronkowce. Z zapaleniem błony śluzowej jamy ustnej zapalenie rozprzestrzenia się na chrząstkęaby nie wpływać na obszary bez chrząstki, takie jak płatek ucha. Jeśli ta infekcja nie jest leczona, chrząstka ulega zniszczeniu, a małżowina uszna jest trwale zdeformowana. Oprócz zapalenia okołochrzęstnego powikłanie wyprysku ucha może również powodować ból róży Róża) chodź. Róża rany zwykle przechodzi Streptococci (bakteria) rozsierdzony. Bakterie rozprzestrzeniają się na tkankę podskórną małżowiny usznej i jej okolice. Ponieważ w tym przypadku nie ma to wpływu na chrząstkę, tak jak w przypadku zapalenia błony śluzowej jamy ustnej, stan zapalny może również rozprzestrzenić się na płatki uszu i przylegającą powierzchnię twarzy.
Diagnoza
Egzema może być zwykle zdiagnozowana przez lekarza na podstawie diagnozy wizualnej. Jeśli dotyczy to również przewodu słuchowego zewnętrznego, lekarz badany wykona otoskop (Otoskopia) przez. Często błony bębenkowej nie widać z powodu obrzęku przewodu słuchowego i niedrożności spowodowanej produktami przemiany materii podczas otoskopu. W przypadku podejrzenia kontaktowego zapalenia skóry w związku z reakcją alergiczną można również zastosować dermatologiczną diagnostykę alergii. Jeśli wystąpi powikłanie bakteryjne, zwykle pobiera się rozmaz w celu zidentyfikowania patogenu, aby w terapii można było zastosować antybiotyk specyficzny dla patogenu
Egzema na płatku ucha
Szczególnie osoby noszące kolczyki powinny pomyśleć o reakcji alergicznej, jeśli mają wyprysk na płatku ucha. Przede wszystkim wywoływane są reakcje alergiczne na biżuterię wykonaną z niklu. W niektórych przypadkach kremy lub szampony mogą również wywoływać reakcje alergiczne, przy czym reakcja zwykle dotyczy całego ucha. Najważniejszym środkiem jest usunięcie alergenu - np. Kolczyka. Ponieważ płatek ucha może puchnąć z powodu alergii, należy go schłodzić.
Ponadto leczenie reakcji alergicznej obejmuje kremy kortyzonowe lub leki przeciwhistaminowe. Egzema na płatku ucha może również wystąpić w przypadku neurodermitów. Tutaj jednak wysypka często znajduje się na dolnej krawędzi płatka ucha. To tutaj atopowe zapalenie skóry często rozdziera skórę. Te pęknięcia skóry mogą być szczególnie bolesne. W przypadku ostrego zapalenia neurodermit często leczy się również kremami kortyzonowymi. Niezależnie od tego, czy jest to atopowe zapalenie skóry, czy reakcja alergiczna, wypryskowi płatka ucha towarzyszy zwykle silny świąd, a także zaczerwienienie.
Dowiedz się więcej na ten temat tutaj: Zapalenie płatka ucha i rozdarcie płatka ucha
Egzema w małżowinie usznej
Egzema w małżowinie usznej, która łączy się z zewnętrznym przewodem słuchowym, jest również nazywana zapaleniem ucha zewnętrznego. To zapalenie występuje z powodu infekcji różnymi bakteriami lub grzybami lub z powodu reakcji alergicznej.
Reakcję alergiczną mogą wywołać na przykład mydła, szampony, lakiery do włosów, a nawet aparaty słuchowe. Wyprysk zwykle zaczyna się swędzeniem, a jeśli zajęty jest przewód słuchowy zewnętrzny, może mu towarzyszyć ból ucha, na przykład podczas żucia.
Jeśli wyprysk występuje jako część reakcji alergicznej lub neurodermitów, zwykle powoduje zaczerwienienie, suchość i łuszczenie się skóry w małżowinie usznej i w przewodzie słuchowym. Jeśli wyprysk jest spowodowany infekcją bakteryjną, należy zastosować krople do uszu zawierające antybiotyki.
Krople do uszu przeciwgrzybicze (przeciwgrzybicze) są podawane w przypadku zakażeń grzybiczych. Reakcje alergiczne lub neurodermit leczy się kremami kortyzonowymi lub lekami przeciwhistaminowymi.
Przeczytaj więcej na ten temat: Zapalenie małżowiny usznej
Swędzenie ucha
Egzema często towarzyszy silnemu swędzeniu. Wysypka na uchu i wynikający z niej świąd mogą wystąpić przy neurodermitach, wypryskach łojotokowych, półpaścu ucha, infekcjach bakteryjnych lub, szczególnie często, przy alergii kontaktowej. Swędzenie jest spowodowane stanem zapalnym skóry. Czasami jest to tak mocne, że skóra jest porysowana krwią. Zapobiega to lub spowalnia proces gojenia i może ułatwić zarazkom przedostanie się do ran. Dlatego ważne jest, aby leczyć swędzenie.
Ból ucha
Ból rzadko występuje przy wyprysku. Przede wszystkim porysowana skóra może powodować ból, zwłaszcza podczas dotykania lub leżenia na chorym uchu. Obrzęk spowodowany reakcjami alergicznymi, na przykład płatka ucha, może również powodować silny ból przy dotknięciu. Półpasiec ucha (zoster oticus) może powodować silny ból zarówno ucha, jak i małżowiny usznej.
Terapia egzemy ucha
Jeśli ucho dotknięte jest egzemą, należy je otoczyć szczególną opieką w ramach podstawowej opieki. Służy to głównie zapobieganiu wtórnym infekcjom wywoływanym przez bakterie, grzyby lub wirusy, które mogą lepiej zagnieżdżać się w uszkodzonej skórze. W ramach tego należy unikać produktów dodatkowo wysuszających skórę, takich jak mydła zasadowe, balsamy alkoholowe, kąpiele powyżej 35 ° C i intensywne opalanie.
Jeśli przyczyną wyprysku jest reakcja alergiczna w sensie wyprysku kontaktowego, alergen należy natychmiast wyeliminować. Do przyczynowego leczenia egzemy odpowiednie są maści niezawierające substancji czynnych lub kąpiele olejowe.
Jeśli jest to otwarta, płacząca egzema, stosuje się wilgotne lub tłuste opatrunki, aby zapobiec odwodnieniu, a także mają działanie chłodzące. W przypadku tłustego bandaża na dotknięty obszar ucha nakłada się tłustą maść. Nakłada się na nią wilgotny bandaż, który następnie łączy się ponownie suchym bandażem. Bandaż należy pozostawić na miejscu na trzy do pięciu godzin.
Oczywiście stosuje się również preparaty ze składnikami aktywnymi, takie jak preparaty mocznikowe. Mocznik korzystnie wpływa na warstwę rogową i łagodzi swędzenie. Posiada również niewielkie właściwości antybakteryjne. Jeśli podstawowe środki terapeutyczne nie działają, można zastosować preparaty kortyzonowe. Zwykle stosuje się 0,5% kremu hydrokortyzonowego. Kortyzon jest używany przede wszystkim ze względu na właściwości przeciwzapalne. Terapia kortyzonem jest często stosowana w ramach terapii interwałowej - jest wykonywana naprzemiennie z podstawową opieką. Jeśli dochodzi do dodatkowej kolonizacji bakteryjnej w związku z wypryskiem, zwykle stosuje się antybiotyki. Zapalenie błony śluzowej jamy ustnej leczy się podwójną terapią, składającą się z antybiotyku dostosowanego do patogenu i kortykosteroidu. W przypadku róży rany lekarz prowadzący wstrzykuje antybiotyk w dużej dawce przeciwko paciorkowcom. Maści zawierające kortyzon i maści zawierające antitokę można również stosować w postaci bandaży. Często stosuje się również środki ziołowe.
Homeopatia i naturalne środki zaradcze
W leczeniu egzemy można zastosować wiele naturalnych środków. Stosuje się rośliny lecznicze, takie jak aloes, arnika, brzoza, pokrzywa, ziele dziurawca, rumianek, łopian, wiesiołek, nagietek i krwawnik pospolity. Stosowane są również olejki eteryczne. Należą do nich: jaśmin, rumianek, lawenda, melisa, drzewo herbaciane i tymianek. Olejki eteryczne można stosować w postaci lampki zapachowej, wcierania, maści czy kąpieli parowych. Należy ich unikać u niemowląt i małych dzieci. Ponadto w leczeniu egzemy sprawdziły się niektóre domowe środki zaradcze, takie jak miód, propolis, ocet jabłkowy i maść cynkowa lub tabletki cynkowe. Można również stosować sole Schüsslera. W przypadku egzemy można użyć soli Schüsslera numer 8 (Chloratum sodu), Numer 12 (Calcium Sulphuricum) i numer 20 (Kalium aluminium sulphuricum). Sole Schüsslera stosuje się trzy do sześciu razy dziennie po jednej lub dwóch tabletkach za każdym razem.
Domowe środki zaradcze
Istnieje wiele różnych domowych środków, które można zastosować w leczeniu egzemy. Ponieważ nie każdy środek domowy ma taki sam wpływ na każdą osobę, której dotyczy, konieczne jest sprawdzenie indywidualnie, który środek domowy ma indywidualny skutek. Przeciw egzemy można stosować środki, które mają działanie przeciwzapalne i przeciw swędzeniu. Aloes nawilża i działa przeciwzapalnie. Twaróg lub jogurt działają przeciwzapalnie, a ich działanie chłodzące łagodzi swędzenie. Ponieważ jogurt i twaróg należy zmyć po wyschnięciu, należy je nakładać na ucho wyłącznie do użytku zewnętrznego.
Czarną herbatę można również ugotować i schłodzić i umieścić na dotkniętym wyprysku w torebce, co przyspiesza gojenie. Rozcieńczony ocet jabłkowy może złagodzić objawy egzemy ucha. Aby to zrobić, ocet należy rozcieńczyć wodą (stosunek wody do octu 9: 1). Mieszankę należy nakładać na ucho kilka razy dziennie. Olejek z wiesiołka i maść z nagietka również mogą pomóc złagodzić objawy egzemy. W przypadku wystąpienia gorączki należy skonsultować się z lekarzem.
Przeczytaj więcej na ten temat: Owijka twarogowa
Egzema u dziecka
Wyprysk łojotokowy u niemowląt występuje również u niemowląt Gnejs guzikowy nazywa. Często wyprysk łojotokowy niemowląt pojawia się w ciągu pierwszych kilku miesięcy życia, ale zwykle ustępuje samoistnie po kilku tygodniach. W niektórych przypadkach może jednak trwać kilka miesięcy. Wyprysk łojotokowy u niemowląt nie swędzi i dlatego nie jest postrzegany jako uciążliwy dla dziecka. Ogólnie jest to nieszkodliwa wysypka, która zwykle nie płacze. Jedną z podejrzanych teorii na temat rozwoju takiej egzemy są hormony, z którymi dziecko miało kontakt w czasie ciąży. Hormony te stymulują gruczoły łojowe do produkcji wydzieliny, która następnie prowadzi do tworzenia się skorupy. Kilka miesięcy po porodzie działanie tych hormonów mija, a wysypka ustępuje samoistnie. Inna teoria mówi, że dzieci rodziców z alergiami są bardziej narażone na rozwój łojotokowego zapalenia skóry niż dzieci rodziców niealergicznych.
Wyprysk łojotokowy jest często mylony z tak zwaną ciemieniuchą. Jest to slangowe określenie wyprysku atopowego, lepiej znanego jako neurodermit u niemowląt. Następuje zmiana skórki, która jest podobna do przypalonego i zbrylonego mleka w garnku, stąd nazwa ciemieniuchy. Dochodzi do swędzącego zaczerwienienia skóry, któremu towarzyszy tworzenie się pęcherzy, a później strupów. Te zmiany skórne mogą rozprzestrzeniać się na organizm i utrzymywać się od miesięcy do około dwóch lat. Jednak możliwe jest również przejście do przewlekłego zapalnego wariantu wyprysku atopowego. Istniejący świąd jest istotnym czynnikiem różnicującym wyprysk łojotokowy niemowląt.W lecznictwie stosuje się głównie maści i preparaty ziołowe u małych dzieci. W szczególności u niemowląt należy unikać maści zawierających kortyzon.
Więcej informacji na ten temat można znaleźć pod adresem: Egzema u dziecka
Rekomendacja od redakcji!
Tutaj możesz dowiedzieć się wszystkiego na tematy:
- Neurodermatitis
- Atopowe zapalenie skóry
- Egzema na twarzy
- Egzema na oku
- Egzema na powiece
- Wyprysk przewodu słuchowego






.jpg)