Zaburzenie krwawienia
wprowadzenie
Około jedna na 5000 osób na całym świecie ma zaburzenia krzepnięcia. W kategoriach technicznych nazywa się zaburzeniem krzepnięcia Koagulopatia. Zaburzenie krwawienia może rozwinąć się w dwóch kierunkach. Z jednej strony może wystąpić nadmierna koagulacja. Krew staje się grubsza, więc istnieje ryzyko powstania zakrzepów, czyli tworzenia się Zakrzepica lub Zatorwynikający z przeniesienia skrzepów jest zwiększony. Z drugiej strony krzepnięcie krwi może być zbyt słabe Zwiększone ryzyko krwawienia jest. Na całym świecie ponad jeden procent populacji cierpi na zaburzenia krzepnięcia krwi z podwyższonym ryzykiem krwawienia.
w Koagulacja / hemostaza jest to złożony łańcuch funkcji. Na początku dochodzi do zwężenia miejscowych naczyń krwionośnych w celu zminimalizowania krwawienia. Płytki krwi następnie gromadzą się razem, aby szybko zamknąć ranę. Kompleks płytek krwi jest następnie ponownie stabilizowany przez nici fibrynowe. Włókna fibrynowe powstają w wyniku interakcji łącznie 12 czynników krzepnięcia. Krzepnięcie krwi opiera się na wielu różnych składnikach, z których każdy jest indywidualnie podatny na wady, więc w różnych miejscach mogą pojawić się błędy. W końcu wiele różnych chorób może skutkować zaburzeniami krzepnięcia.
Przeczytaj także: Krzepnięcie krwi
Objawy
Pacjenci z zaburzeniami krzepnięcia są dotknięci głównie częstym występowaniem siniaków (Krwiaki) na. Siniak może pojawić się na nich nawet przy niewielkim guzie. Siniaki często pojawiają się w bardziej nietypowych miejscach, takich jak ramiona lub plecy. Oprócz siniaków na skórze występują inne oznaki krwawienia. Należą do nich przede wszystkim tzw Wybroczyny. Są to bardzo małe punkcikowate krwotoki w skórze lub w błonach śluzowych, które charakterystycznie występują u osób z zaburzeniami krzepnięcia. Czasami krwotoki skórne mogą być większe i przypominać wysypkę. W tym przypadku się mówi Purpura.
Ponadto krwawienie, na przykład z niewielkiego skaleczenia, trwa dłużej, ponieważ organizm nie jest w stanie zatrzymać krwawienia tak szybko, jak u osoby zdrowej z powodu zaburzeń krzepnięcia. Wtórne krwawienie często występuje, gdy faktyczne krwawienie już się zatrzymało. Dla osób z zaburzeniami krzepnięcia typowe jest również to, że często występują krwawienia z nosa lub dziąseł. Dlatego pacjenci z zaburzeniami krzepnięcia są często zauważani podczas leczenia stomatologicznego przez nadmierne krwawienie, które jest trudne do zatrzymania. U kobiet można również zauważyć zwiększone i wydłużone miesiączki. Poważne powikłania mogą wynikać ze zwiększonej skłonności do krwawień, na przykład istnieje zwiększone ryzyko krwotoku mózgowego lub krwawienia do stawów. Pojawienie się objawów jest bardzo zróżnicowane i zależy od rodzaju choroby i stopnia jej nasilenia. Na przykład niektórzy pacjenci odczuwają objawy dopiero po wypadku itp., Podczas gdy inni doświadczają objawów w życiu codziennym.
Ten artykuł może Cię również zainteresować: Hemostaza - najszybszy sposób na zatrzymanie krwawienia
Czy masz zwiększoną skłonność do krwawień? Czy masz punkcikowate krwotoki na skórze? Może choroba Werlhofa stoi za twoimi dolegliwościami. Przeczytaj więcej na ten temat pod adresem: Choroba Werlhofa - czy jest uleczalna?
Jeśli występuje zbyt duże krzepnięcie krwi, objawy zwykle pojawiają się tylko wtedy, gdy już jest zakrzepica uformował się. Zakrzepice zwykle powstają w żyłach podudzia. Zakrzep ogranicza przepływ krwi i powoduje ból nóg. W miarę postępu bólu jego intensywność wzrasta, a noga puchnie i staje się ciepła. W przypadku zwiększonego krzepnięcia krwi może również dojść do tzw. Skrzepu rozprzestrzeniającego się do naczyń płucnych Zatorowość płucna chodź. Typowe objawy to duszność i ból w klatce piersiowej, podobny do zawału serca. Z reguły skrzepy powstają w łożysku naczynia żylnego, ale mogą również wystąpić w układzie tętniczym. W takim przypadku tworzenie się skrzepów może również prowadzić do zawału serca lub udaru.
Siniaki
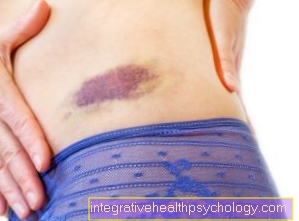
Siniaki (tak zwana Krwiaki) powstają po wstrząsie lub uderzeniu. Małe naczynie krwionośne jest uszkodzone, przez co krew wycieka i zbiera się w otaczającej tkance i tam krzepnie. Pozostaje siniak. U zdrowych osób plama ta powinna całkowicie zniknąć po dwóch do trzech tygodniach. Jeśli krzepnięcie krwi jest zmniejszone, nawet niewielkie guzy prowadzą do silnych siniaków. Jeśli wystąpi krwawienie, krwawienie potrwa dłużej, a w tkankach może zgromadzić się więcej krwi, co sprawi, że siniak będzie wyglądał poważniej.
przyczyny
Wśród chorób związanych ze zmniejszoną krzepliwością są choroby, których przyczyną jest nieprawidłowe działanie płytek krwi (Płytki krwi) jest. Funkcjonalne płytki krwi stanowią podstawę pierwszej części krzepnięcia krwi, krwawienie jest ograniczone przez nagromadzenie komórek. W zaburzeniach płytek krwi może wystąpić nieprawidłowe działanie lub brak płytek krwi. Zwykle jest to niedobór, który może być na przykład wrodzony lub autoimmunologiczny. Mogą ją również wywołać specjalne leki. Typowe dla występowania zaburzeń krzepnięcia płytek krwi jest występowanie niewielkich punktowych wylewów skórnych i błon śluzowych (Wybroczyny).
Oprócz braku płytek krwi wiadomo również, że brak czynników krzepnięcia wywołuje zaburzenia krzepnięcia. Może to być postać wrodzona lub nabyta. Jeśli brakuje czynników krzepnięcia, zwykle występuje zwiększona częstość występowania siniaków, a nawet krwawienia do mięśni. Ponieważ wątroba jest odpowiedzialna za produkcję czynników krzepnięcia, choroby wątroby mogą również prowadzić do braku czynników krzepnięcia. Ponieważ witamina K jest również wymagana przez wątrobę do wytwarzania pewnych czynników krzepnięcia, niedobór witaminy K, na przykład z powodu zmniejszonego spożycia witaminy K z pożywieniem, prowadzi do zwiększonej skłonności do krwawień. Działanie witaminy K można również zneutralizować lekami lub chorobami.
Te dwie choroby hemofilii są ogólnie znane z wrodzonego niedoboru czynników (Hemofilia A i B), w którym brakuje czynnika 8 (XIII) lub czynnika 9 (IX). Jednak w porównaniu z innymi zaburzeniami krzepnięcia jest to rzadka choroba. Hemofilia A występuje znacznie częściej w porównaniu z hemofilią B. Obie formy hemofilii wiążą się z wysokim ryzykiem krwawienia, dlatego pacjenci muszą dostosować styl życia do choroby, aby uniknąć sytuacji zagrażających życiu. Często brakujący czynnik krzepnięcia musi zostać zastąpiony (zastąpiony). Ze względu na rodzaj spadku (Recesywny sprzężony z chromosomem X.), dotyczy głównie chłopców. Dziewczęta / kobiety bardzo rzadko chorują, ale często są nosicielami (tzw Przewodniki) choroba. Najczęstszym wrodzonym zaburzeniem krzepnięcia, które występuje u około jednego procenta populacji, jest zespół von Willebranda. W tej chorobie nie brakuje żadnego czynnika krzepnięcia, poza tzw. Czynnikiem von Willebranda, który jest ważny dla kumulacji płytek krwi. W przeciwieństwie do pacjentów z hemofilią (hemofilia), osoby dotknięte chorobą mają mniej ograniczony styl życia.
Istnieje wiele nabytych przyczyn nadmiernego krzepnięcia (trombofilia), które prowadzą do tworzenia się skrzepów. Są to przyczyny, które zwykle można zmienić, zmieniając styl życia. Czynniki ryzyka zwiększonej krzepliwości to stosowanie hormonalnych środków antykoncepcyjnych, ciąża, długotrwałe unieruchomienie z powodu leżenia lub długiego lotu, wysokie spożycie nikotyny i otyłość. Jeśli istnieją czynniki ryzyka i zakrzepica już wystąpiła, często zalecana jest profilaktyka zakrzepicy, taka jak Marcumar. Choroby genetyczne mogą również wywoływać zwiększoną skłonność do zakrzepicy. Choroby te obejmują mutację czynnika V Leiden, niedobór antytrombiny oraz niedobory białka C i białka S.
Możesz być także zainteresowany następującym tematem: hemofilia
Czynnik 5 (V)
Czynnik krzepnięcia 5 (V) sprzyja rozwojowi trombiny. Z kolei trombina jest ważna dla tworzenia rusztowania fibrynowego, które stabilizuje płytki krwi, które przyczepiają się do rany w ścianie naczynia. Białko C hamuje jego aktywną formę. Jeśli występuje mutacja w genie czynnika 5, choroba rozwija się ”Dolegliwość czynnika 5Jest to choroba dziedziczna dziedziczona w sposób dominujący.
(Nawiasem mówiąc, słowo „cierpienie” w nazwie choroby nie pochodzi od czasownika „cierpienie”, ale z holenderskiego miasta Leiden, w którym choroba została odkryta). Mutacja zmienia w minimalnym stopniu strukturę czynnika krzepnięcia 5 (V), tak że jej odpowiednik, białko C, które normalnie wiąże się z czynnikiem 5 (V) i hamuje nadmierną krzepliwość, nie może już prawidłowo oddziaływać z czynnikiem 5. W rezultacie krew łatwiej się krzepnie (koaguluje), tak że Zwiększone ryzyko zakrzepicy jest. Zakrzepica zwykle pojawia się w naczynia żylnektóre transportują odtlenioną krew z powrotem do serca. Jak ciężka jest choroba, zależy od tego, czy otrzymałeś chore gen od obojga rodziców, a więc tak zwany gen nosiciel homozygotyczny jest lub tylko od jednego z rodziców (tzw heterozygotyczny nosiciel). Jeśli jesteś tylko heterozygotycznym nosicielem, ryzyko zakrzepicy jest zwiększone o około 10%, podczas gdy nosiciele homozygotyczni mają 50-100 razy większe ryzyko.
Jak rozpoznaje się chorobę? Pacjentów zwykle rzuca się w oczy, że jest on dla nich ponadprzeciętny często do zakrzepicy pochodzi. Zakrzepica występuje również w młodym wieku. W takich przypadkach hematolog (lekarz badający krew) powinien zawsze wykluczyć mutację czynnika V Leiden. Co więcej, są to głównie inne Członkowie rodziny również zachorowaliwięc w tym przypadku a wczesne wyjaśnienie ma sens. Mutację określa się przez określenie czasu krzepnięcia. Zwykle krzepnięcie powinno być hamowane przez dodanie aktywowanego białka C. Tak nie jest w przypadku Factor V Leiden. Jeśli wynik testu jest pozytywny, następuje badanie genetyczne. W zasadzie stała terapia lekowa nie jest konieczna. Profilaktyka przeciwzakrzepowa jest zalecana tylko w przypadku zakrzepicy lub gdy ryzyko zakrzepicy jest zwiększone z powodu innych okoliczności, takich jak lot długodystansowy.
Więcej informacji na ten temat można znaleźć pod adresem: Czynnik 5 cierpienia
Niedobór białka S.
Plik Białko S. jest ważnym czynnikiem w układzie krzepnięcia. Przejmuje w kaskadzie koagulacji Zadanie kofaktora i aktywuje białko C.. Razem te dwa białka tworzą jedno złożonyktóry aktywował Inaktywowane czynniki krzepnięcia V i VIII. Z tego wynika mniej fibryny zostanie wyprodukowany. Więc koagulacja jest osłabiona.Brak białka S z powodu a wada genetyczna lub jeśli w wątrobie jest zbyt mało, wpływa to na cały układ krzepnięcia. Ponieważ białko S Zależne od witaminy K. może być wadą z powodu zbyt małej ilości Witamina K. powstać. Choroba wątroby, taka jak Zapalenie lub przewlekła awaria może do tego doprowadzić. Inni też genetyczne typy chorób są możliwe. Zatem całkowite białko S może znajdować się w normalnych granicach, ale nie funkcjonować prawidłowo. Z powodu Niedobór białka S. będzie to Białko C nie jest aktywowane i to może wtedy Czynniki V i VIII nie dezaktywuj. Koagulacja przebiega wtedy logicznie wzmocniony co sprawia, że krew jest bardziej podatna Zakrzepy rozwijać. Ze względu na zwiększoną skłonność pacjentów do tworzenia się skrzepów, muszą one różnić się w zależności od wieku i sytuacji leki rozrzedzające krew wziąć do zapobiegania.
Więcej informacji na ten temat można znaleźć pod adresem: Niedobór białka S.
Czynnik 7 (VII)
Czynnik krzepnięcia 7 (VII) jest również znany jako prokonwertyna i odgrywa ważną rolę w kaskadzie krzepnięcia. Nazywa się niedobór czynnika 7 (VII) Hipoprokonwersemia wyznaczony. Choroba ma zwiększoną skłonność do krwawień, z objawami podobnymi do hemofilii (choroby krwi). Brak czynnika 7 (VII) może, ale nie musi, być dziedziczony. Sposób dziedziczenia niedoboru czynnika 7 (VII) jest recesywny, co oznacza, że aby doszło do wybuchu choroby, należy odziedziczyć wadliwy gen od każdego z rodziców. Ponieważ czynnik 7 (VII) jest jednym z czynników krzepnięcia wytwarzanych przez wątrobę w zależności od witaminy K, niedobór witaminy K może również prowadzić do niedoboru czynnika 7 (VII). Aktywność tego czynnika można zwiększyć podczas zabiegu chirurgicznego, prowadząc do wzmożonej koagulacji.
Diagnoza: testy
Jeśli pacjent opisuje lekarzowi typowe objawy związane z zaburzeniami krzepnięcia, można różne testy być zainicjowane. W każdym razie należy pobrać i zbadać krew.
Wtedy we krwi Liczba płytek krwi (Płytki krwi) może być zdeterminowany. Jest to standardowa wartość, która jest faktycznie rutynowo sprawdzana z każdą próbką krwi. Często zaburzenie krwawienia ujawnia się tylko jako część Rutynowe badanie krwi przypadkowo rozpoznany.
Oprócz określania płytek krwi nadal możesz specjalne testy krzepnięcia wejść na afisz. W tym kontekście określa się wartość INR, PTT i czas PTZ, który ostatecznie jest w dużej mierze równy Czas krzepnięcia odpowiada. Na przykład te badania są przeprowadzane standardowo przed operacjami lub innymi interwencjami. Jeśli występują odchylenia, jest to pierwsza oznaka zaburzenia krzepnięcia krwi, ale dokładnej przyczyny nie można jeszcze jednoznacznie określić ze względu na rzucającą się w oczy wartość. Przyczynę można już zawęzić, w zależności od tego, która wartość zostanie zwiększona. Aby móc dokładnie określić, który czynnik krzepnięcia jest niewystarczający lub czy występuje dysfunkcja płytek krwi, należy przeprowadzić dalsze badania krwi w specjalistycznym laboratorium krzepnięcia. Aby stwierdzić, że występuje choroba wrodzona, należy również przeprowadzić badanie genetyczne. Czasami Aspiracja szpiku kostnego może być konieczne, jeśli lekarz podejrzewa, że produkcja płytek krwi w szpiku kostnym jest upośledzona. Może to wystąpić na przykład w kontekście białaczki, raka krwi.
Chęć posiadania dzieci z zaburzeniami krzepnięcia
Istniejące zaburzenie krzepnięcia krwi w sensie podwyższenia Ryzyko zakrzepicy zwiększa ryzyko poronienia w pierwszym trymestrze ciąży. Dzieje się tak szczególnie w przypadku niewykrytego zaburzenia krzepnięcia krwi, które nie jest odpowiednio leczone. Nawet w normalnych warunkach ryzyko zakrzepicy jest zwiększone z powodu zmian hormonalnych w czasie ciąży. Jeśli występuje również zaburzenie krzepnięcia, prawdopodobieństwo jest jeszcze większe, że w naczyniach krwionośnych Ciasto matki, łożysko, pochodzi. Skrzepy uniemożliwiają zarodkowi prawidłowe odżywienie i poronienie.
Jeśli kobieta poroniła już dwa lub trzy razy, około jednej czwartej wszystkich przypadków ma zaburzenia krzepnięcia. To jest często jeden Mutacja Leiden czynnika V. Jeśli wcześniej rozpoznano zaburzenie krzepnięcia, a Profilaktyka zakrzepicy być zajętym. Dla kobiet w ciąży odpowiednia jest na przykład heparyna, którą należy wstrzykiwać codziennie. Marcumar, który jest często przepisywany, może od Nie kobiety w ciąży należy przyjmować, ponieważ substancja czynna może przenikać przez łożysko dziecka i prowadzić do wad rozwojowych. Odpowiednie ćwiczenia i noszenie pończoch uciskowych w naturalny sposób zmniejszają ryzyko zakrzepicy.
Zaburzenia krzepnięcia krwi u dzieci
Jeśli u dzieci występują zaburzenia krzepnięcia krwi, często są to wady wrodzone, takie jak hemofilia lub znacznie bardziej powszechny zespół von Willebranda. Zwłaszcza, gdy dzieci się igrają, u dzieci z zaburzeniami krzepnięcia szybciej mogą się pojawić siniaki i guzy. Często siniaki powstają również w nieznanych miejscach, takich jak plecy lub brzuch, stopy lub dłonie. Dzieci z zaburzeniami krzepnięcia są również zauważalne z powodu powstawania siniaków po szczepieniach lub dlatego, że często robią to po obu stronach Krwawienie z nosa.
Oprócz chorób wrodzonych u dzieci z infekcją / przeziębieniem może również rozwinąć się zapalenie naczyń, w którym krzepnięcie jest ograniczone i rozległe krwawienie skórne (a Purpura) pociąg. Choroba nazywa się Plamica Henocha-Schönleina opisuje i zwykle pojawia się u dzieci w wieku od dwóch do ośmiu lat. Przyczyną choroby jest nadmierna reakcja układu odpornościowego. Plik idiopatyczna plamica małopłytkowa (ITP) występuje również w wyniku nadmiernej reakcji układu odpornościowego po infekcjach u dzieci. Choroba jest bardzo podobna do tej Plamica Henocha-Schönleina. Jednak pochodzi z ITP niszczenie płytek krwi, aw konsekwencji zwiększona skłonność do krwawień. Obie choroby są tylko chorobami przejściowymi, a nie chorobami przewlekłymi, takimi jak hemofilia.
U dzieci zwykle nie występują zaburzenia krzepnięcia krwi w sensie zwiększonej krzepnięcia, które wiążą się ze zwiększonym ryzykiem zakrzepicy. Ryzyko zakrzepicy zwykle wzrasta w starszym wieku.